
Tüm iLive içeriği tıbbi olarak incelenir veya mümkün olduğu kadar gerçek doğruluğu sağlamak için kontrol edilir.
Sıkı kaynak bulma kurallarımız var ve yalnızca saygın medya sitelerine, akademik araştırma kurumlarına ve mümkün olduğunda tıbbi olarak meslektaş gözden geçirme çalışmalarına bağlanıyoruz. Parantez içindeki sayıların ([1], [2], vb.) Bu çalışmalara tıklanabilir bağlantılar olduğunu unutmayın.
İçeriğimizin herhangi birinin yanlış, güncel değil veya başka türlü sorgulanabilir olduğunu düşünüyorsanız, lütfen onu seçin ve Ctrl + Enter tuşlarına basın.
Transmural miyokard enfarktüsü
Makalenin tıp uzmanı
Son inceleme: 29.06.2025
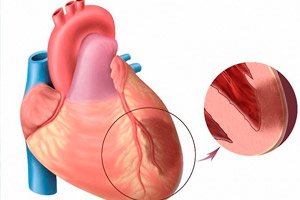
Akut miyokard enfarktüsünden bahsederken, kardiyak iskeminin en tehdit edici biçimlerinden birini kastediyoruz. Kalp kasındaki oksijen ihtiyacı ile kan damarları tarafından gerçek taşınma seviyesi arasındaki dengesizliğin bir sonucu olarak oluşan belirli bir miyokard bölgesinin iskemik nekrozundan bahsediyoruz. Transmural miyokard enfarktüsü ise, nekrotik odakların endokarddan başlayıp epikarda kadar ventriküler duvarın tüm kalınlığına zarar verdiği özellikle ciddi bir patoloji olarak kabul edilir. Patoloji her zaman akut ve geniş odaklıdır ve enfarktüs sonrası kardiyosklerozun gelişmesiyle sonuçlanır. Semptomlar, tipik bir enfarktüsün resmiyle karşılaştırıldığında parlak bir şekilde telaffuz edilir (istisna - genellikle gizlice ilerleyen posterior kalp duvarının enfarktüsü). Prognoz doğrudan acil tıbbi bakımın zamanında olmasına bağlıdır. [ 1 ]
Epidemioloji
Kardiyovasküler hastalıklar, dünyanın ekonomik olarak gelişmiş birçok bölgesinde hastalar için en yaygın ölüm nedeni olarak kabul edilir. Örneğin, Avrupa ülkelerinde, her yıl dört milyondan fazla insan kardiyak patolojilerden ölüyor. Ölümcül vakaların yarısından fazlasının yüksek tansiyon, obezite, sigara içme, düşük fiziksel aktivite gibi risk faktörleriyle doğrudan ilişkili olduğu belirtiliyor.
Koroner kalp hastalığının karmaşık bir çeşidi olan miyokard enfarktüsü, günümüzde erişkinlerde %11'lik ölüm oranıyla en önde gelen sakatlık nedenidir.
Transmural enfarktüs genellikle 40-60 yaş aralığındaki erkekleri etkiler. Kadınlar bu tür enfarktüsü 1,5-2 kat daha az sıklıkta yaşarlar.
Son yıllarda 20-35 yaş arası genç hastalarda transmural patolojilerin görülme sıklığında artış görülmektedir.
Transmural miyokard enfarktüsü en ciddi ve yaşamı tehdit eden durumlar arasındadır, hastane ölüm oranı sıklıkla %10-20'ye ulaşır. En sık görülen olumsuz sonuç, eş zamanlı diabetes mellitus, hipertansiyon ve tekrarlayan enfarktüs atakları olan hastalarda görülür.
Nedenler transmural miyokard enfarktüsü
Hastaların büyük çoğunluğunda, transmural enfarktüs gelişimi koroner arteriyel damarın ana gövdesinin veya dalının tıkanmasıyla ilişkilidir. Bu bozukluk sırasında miyokard kan temininde eksiklik yaşar, hipoksi artar ve bu da kalp kası üzerindeki yükün artmasıyla kötüleşir. Miyokard işlevselliği azalır, belirli bir bölümündeki doku nekroza uğrar.
Koroner lümenin doğrudan daralması şu nedenlerle meydana gelir:
- Kronik vasküler patoloji - kolesterol elementlerinin (plakların) damar duvarlarında birikmesiyle birlikte görülen ateroskleroz - miyokard enfarktüslerinin oluşumunda en sık görülen faktördür. Transmural enfarktüs nedeniyle ölümcül sonuçlanan vakaların %95'inde bulunur. Aterosklerozun yaygın bir belirtisinin kan lipid düzeylerinde artış olduğu düşünülmektedir. Vasküler lümen %75 veya daha fazla tıkandığında enfarktüs komplikasyonları riski önemli ölçüde artar.
- Kan damarlarında kan pıhtılarının oluşumu ve hareketi - vasküler tromboz - koroner dolaşımda kan akışının tıkanmasının daha az yaygın ancak olası bir başka nedenidir. Trombüsler koroner ağa sol ventrikülden (burada atriyal fibrilasyonlar ve kapak patolojisi nedeniyle oluşurlar) veya kapanmamış bir foramen ovale yoluyla girebilirler.
Özel risk grupları arasında ağırlaştırılmış kalıtsal yatkınlığı olan kişiler (ailede kalp ve damar patolojileri), ağır sigara içenler ve 50-55 yaş üstü kişiler yer almaktadır. S[ 2 ]
Ateroskleroz oluşumuna olumsuz katkılar şunlardır:
- Uygunsuz beslenme;
- Metabolik bozukluklar, obezite;
- Yetersiz fiziksel aktivite, hipodinamik;
- Tanısı konulmuş arteriyel hipertansiyon;
- Herhangi bir tipte diyabet;
- Sistemik patolojiler (öncelikle vaskülitler).
Risk faktörleri
Kalp her zaman herhangi bir dolaşım yetmezliğine ve hipoksiye akut tepki verir. Koroner arteriyel damarın lümeni tıkandığında ve alternatif kan akışı sağlamak imkansız olduğunda, kardiyak miyositleri - miyokardiyal hücreler - etkilenen bölgedeki yarım saat içinde ölmeye başlar.
Koroner damar ağının aterosklerotik süreçleri sonucu bozulan kan dolaşımı vakaların %98'inde transmural miyokard enfarktüsünün "suçlusu" haline gelir.
Ateroskleroz bir veya daha fazla koroner arteri etkileyebilir. Etkilenen damarın daralması farklıdır - kan akışının tıkanıklık derecesine, daralmış segmentin uzunluğuna göre. Bir kişinin kan basıncı yükselirse, endotel tabakası hasar görür, aterosklerotik plak kanla doyurulur, bu da daha sonra pıhtılaşır ve bir trombüs oluşturur ve serbest bir vasküler lümenle durumu daha da kötüleştirir.
Kan pıhtısı oluşma olasılığı daha yüksektir:
- Aterosklerotik plak lezyonu bölgesinde;
- Endotel hasarı alanında;
- Atardamarın daraldığı yerde.
Artan miyokardiyal nekroz farklı boyutlarda olabilir ve transmural nekroz sıklıkla kas tabakasının yırtılmasına neden olur. Anemi, enfeksiyöz-inflamatuar süreçler, ateş, endokrin ve metabolik hastalıklar (tiroid patolojileri dahil) gibi faktörler miyokardiyal iskemiyi kötüleştirir. [ 3 ]
Transmural miyokard enfarktüsünün gelişiminde en önemli risk faktörlerinin şunlar olduğu düşünülmektedir:
- Kan lipid dengesizliği;
- Uzun süreli veya yoğun sigara kullanımı;
- Diyabet;
- Kan basıncının artması;
- Herhangi bir obezite derecesi;
- Psikososyal yönler (sık yaşanan stres, depresyon vb.);
- Hipodinami, egzersiz eksikliği;
- Uygunsuz beslenme (bitkisel gıdaların düşük tüketimine karşın yüksek miktarda hayvansal yağ ve trans yağ tüketimi);
- Alkol bağımlılığı.
"Küçük", nispeten nadir görülen risk faktörleri şunlardır:
- Gut;
- Folik asit eksikliği;
- Sedef hastalığı.
Aşağıdaki faktörler miyokard enfarktüsünün seyrini önemli ölçüde kötüleştirebilir:
- Erkek olmanın;
- Tromboliz;
- Akut koroner arter hastalığı;
- Sigara içmek;
- Koroner kalp hastalığının kalıtsal ağırlaşması;
- Sol ventrikül yetmezliği;
- Kardiyojenik şok;
- Ventriküler ritim bozuklukları;
- Atriyoventriküler blok;
- İkinci kalp krizi;
- Yaşlılık.
Patogenez
Enfarktüs gelişim süreci miyokardda kalıcı değişikliklerin oluşması ve miyositlerin ölümü ile ilerler.
Miyokard enfarktüsünün tipik bir belirtisi, süre ve genlik açısından normu aşan anormal Q-atımlarının elektrokardiyografik olarak saptanması ve torasik derivasyonlarda R-atımlarının genliğinde hafif bir artıştır. Q ve R-diş genliklerinin oranı, debridmanın derinliğini belirler. Yani, Q ne kadar derin ve R ne kadar düşükse, nekroz derecesi o kadar belirgindir. Transmural nekroza, R-çentiklerinin kaybolması ve QS kompleksinin fiksasyonu eşlik eder.
Koroner trombozun gelişmesinden önce, aterosklerotik plağın endotel tabakası etkilenir ve buna trombojenik kan faktörlerinin (tromboksan A2 vb.) seviyesinde artış eşlik eder. Bu, hemodinamik bozukluklar, vasküler tonusta ani değişiklikler, katekolamin indekslerindeki dalgalanmalar tarafından itilir.
Merkezi nekrozu ve ekstramural trombozu olan aterosklerotik plak hasarı ve küçük bir stenoz, genellikle transmural enfarktüs veya ani koroner ölüm sendromunun gelişimiyle sonuçlanır. Büyük miktarda aterojenik lipoprotein içeren taze aterosklerotik kitleler özellikle yırtılmaya eğilimlidir.
Miyokard hasarının başlangıcı çoğunlukla sabah öncesi saatlerde ortaya çıkar; bu durum koroner vasküler tonusta sirkadiyen değişikliklerin varlığı ve katekolamin düzeylerindeki değişikliklerle açıklanır.
Genç yaşta transmural enfarktüsün gelişmesi, koroner damarların konjenital defektleri, enfektif endokardit nedeniyle emboli, kardiyak miksoma, aort stenozu, eritemi vb. nedeniyle olabilir. Bu vakalarda, kalp kasının oksijene olan ihtiyacı ile dolaşım sistemi aracılığıyla temini arasında akut bir dengesizlik vardır. Transmural nekroz, hiperkatekolemi ile ağırlaşır.
Akut transmural miyokard enfarktüsü olgularının çoğunda nedenin koroner damarlarda stenotik ateroskleroz, tromboz ve uzun süreli oklüzif spazm olduğu açıktır.
Belirtiler transmural miyokard enfarktüsü
Transmural enfarktüste klinik tablo, semptomatik olarak birbirinden farklı birkaç evreden geçer.
Aşamaların ilki, yaklaşık bir hafta süren ve stres veya fiziksel aşırı yüklenme ile ilişkili olan prodromal veya preinfarktüstür. Bu dönemin semptomatolojisi, daha sık ve şiddetli hale gelen angina ataklarının ortaya çıkması veya şiddetlenmesi ile karakterizedir: kararsız angina gelişir. Genel refah da değişir. Hastalar motivasyonsuz güçsüzlük, yorgunluk, ruh hali kaybı, kaygı, uyku bozukluğu yaşamaya başlar. Daha önce ağrının giderilmesine yardımcı olan ağrı kesiciler artık etkililik göstermiyor.
Daha sonra, eğer yardım sağlanmazsa, patolojinin bir sonraki -akut- aşaması gerçekleşir. Süresi, kalp kasının iskemi anından nekrozunun ilk belirtilerine kadar ölçülür (normal süre - yarım saatten birkaç saate kadar). Bu aşama, üst ekstremiteye, boyuna, omuza veya ön kola, çeneye, kürek kemiğine yayılan bir kalp ağrısı patlamasıyla başlar. Ağrı sürekli (kalıcı) veya dalgalı olabilir. Otonom sinir sisteminin uyarıldığına dair belirtiler vardır:
- Aniden oluşan halsizlik, nefes darlığı hissi;
- Ölüm korkusunun yoğun olarak hissedilmesi;
- "ıslak" ter;
- Dinlenme halinde bile nefes almada zorluk;
- Mide bulantısı (kusma noktasına kadar varabilir).
Sol ventrikül yetmezliği gelişir, dispne ve nabız basıncının azalmasıyla karakterizedir, ardından kardiyak astım veya pulmoner ödem gelir. Kardiyojenik şok olası bir komplikasyondur. Hastaların büyük çoğunluğunda aritmiler mevcuttur.
İlk işaretler
Transmural enfarktüsün ilk "çanları" genellikle bir atağın gelişmesinden birkaç saat veya hatta birkaç gün önce ortaya çıkar. Sağlıklarına dikkat eden kişiler bunlara dikkat edebilir ve zamanında tıbbi yardım alabilirler.
Yaklaşan patolojinin en olası belirtileri:
- Göğüs ağrısının fiziksel aktivite sırasında veya hemen sonrasında, güçlü duygusal durumlar ve deneyimler sırasında ortaya çıkması;
- Anjina ataklarının daha sık görülmesi (eğer daha önce olmuşsa);
- Kalpte dengesizlik hissi, kalp atışlarının kuvvetli olması ve baş dönmesi;
- Nitrogliserinin etkisizliği (ilaç daha önce işe yaramasına rağmen göğüs ağrıları kontrol altına alınamıyor).
Durumun ciddiyetini anlamak önemlidir: Kaydedilen tüm transmural enfarktüs vakaları arasında, en az %20'si saldırının ilk 60 dakikası içinde ölümcüldür. Ve burada kural olarak sağlık görevlilerinin hatası yoktur. Ölümcül sonuç, doktorlarla iletişime geçmek için acele etmeyen ve zamanında "acil yardım" aramayan hastanın veya yakınlarının gecikmesi nedeniyle ortaya çıkar. Ailede kalp krizi riski yüksek bir kişi varsa, tüm yakın kişilerin kalp krizi gelişimi sırasında eylemlerinin algoritmasını açıkça bilmeleri gerektiği unutulmamalıdır.
Transmural miyokard enfarktüsü oldukça güçlü ve kalıcı bir ağrı sendromuyla şüphelenilebilir. Ağrılı belirtiler - sıkışma, gagalama - göğüste hissedilir, üst ekstremitede (çoğunlukla solda), omuz veya boyun bölgesinde, vücudun yan tarafında veya kürek kemiğinde "geri tepebilir". Dikkat edilmesi gereken ek belirtiler:
- Nefes alacak kadar havanın olmaması hissi;
- Bir korku duygusu, kendi ölümünün önsezisi;
- Terlemenin artması;
- Ciltte solukluk.
Miyokard enfarktüsünün normal anjina ataklarından ayırt edici özelliklerinden biri: ağrı sendromu istirahatte kendiliğinden geçmez, Nitrogliserin emiliminden sonra kaybolmaz, 15-20 dakikadan uzun sürer. [ 4 ]
Aşamaları
Morfolojik bulgulara göre miyokard enfarktüsünün seyri üç aşamadan oluşur (tanı satırında nadiren belirtilirler, çünkü patolojinin süresini gün olarak belirtmek daha uygundur):
- İskemi evresi (biraz önce akut fokal iskemik miyokard distrofi evresi olarak adlandırılıyordu) - 6-12 saate kadar sürer.
- Nekroz evresi - 1-2 hafta kadar sürer.
- Organizasyon aşaması - 4 haftaya kadar veya daha fazla sürer.
Formlar
Patolojik odak lokalizasyonuna bağlı olarak, aşağıdaki transmural enfarktüs tipleri ayırt edilir:
- Ön duvar lezyonu (anterior, anterosuperior, anterolateral, anteroseptal transmural enfarktüs;
- Posterior (alt) duvar lezyonu (inferior, inferolateral, inferior posterior, diyafram infarktüsü);
- Apikal-lateral, üst-lateral, bazal-lateral lezyonlar;
- Posterior, lateral, posterior-bazal, posterolateral, posterior-septal lezyonlar;
- Sağ ventrikülde masif enfarktüs.
Patolojik nekrotik sürecin yayılımına göre transmuralin dışında başka tipte enfarktüs odakları da vardır:
- Okul içi;
- Subepikardiyal;
- Subendokardiyal.
Hastaların çoğunda transmural ve subendokardiyal lezyonlar saptanır.
Hasarın boyutuna göre şunlar ayırt edilir:
- Mikronekroz (fokal nekroz olarak da bilinir);
- Sığ nekroz;
- Büyük odaklı nekroz (sırasıyla küçük, orta ve yaygın varyant olarak alt bölümlere ayrılır).
Ön miyokard duvarının transmural enfarktüsü genellikle sol koroner arterin ana gövdesinin veya dalının - ön inen arterin - tıkanmasıyla ilişkilidir. Patolojiye genellikle ventriküler ekstrasistol veya taşikardi, supraventriküler aritmi eşlik eder. İletim bozuklukları genellikle stabildir, çünkü iletim sisteminin yapılarının nekrozu ile ilişkilidir.
Alt miyokard duvarının transmural enfarktüsü diyaframa bitişik bölgeleri etkiler - arka duvarın diyaframatik bölümü. Bazen böyle bir enfarktüs posterior diyaframatik, diyaframatik veya inferior olarak adlandırılır. Böyle bir lezyon sıklıkla abdominal tipte ilerler, bu nedenle sorun sıklıkla akut apandisit veya pankreatit gibi hastalıklarla karıştırılır.
Sol ventrikülün akut transmural miyokard enfarktüsü transmural lezyonların büyük çoğunluğunda görülür. Nekroz odağı ön, arka veya alt duvarda, apekste, interventriküler septumda lokalize olabilir veya aynı anda birkaç bölgeyi kapsayabilir. Sağ ventrikül nispeten nadiren etkilenir ve atriyumlar daha da az sıklıkla etkilenir.
Transmural anterolateral miyokard enfarktüsü, elektrokardiyogramın I, aVL, V4-6 derivasyonlarında artmış Q-tooth ve izolasyondan yukarı doğru ST-segment yer değiştirmesi ve negatif koroner T-tooth gösterdiği sol ventrikül hasarının formlarından biridir. Sol ventrikülün lateral duvarının ön yüzü, diyagonal arterlerin veya sol sirkumfleks arterin dallarının tıkanması nedeniyle etkilenir.
Transmural inferolateral miyokard enfarktüsü, ön inen arter veya zarf arter gövdesinin tıkanması sonucu oluşur.
Lateral duvarın transmural miyokard enfarktüsü, diyagonal arterin veya sol sirkumfleks arterin posterolateral dalının tıkanması sonucu oluşur.
Transmural anterior septal miyokard enfarktüsü, nekrotik odak noktasının sol ventrikülün ön duvarının sağ kısmında ve interventriküler septumun ön kısmında, aynı zamanda sol ventrikülün sağ duvarında yer almasıyla karakterizedir. Lezyon sonucunda, uyarım vektörleri arkaya ve sola doğru hareket eder, bu nedenle karakteristik elektrokardiyografik değişiklikler yalnızca sağ torasik derivasyonlarda görülür.
Geniş odaklı transmural miyokard enfarktüsü, yaygın veya patolojik QS'li MI olarak da bilinir, hasta için çok ciddi ve yaşamı tehdit edici sonuçları olan en tehlikeli patoloji türüdür. Yaygın transmural miyokard enfarktüsü hastalara pratik olarak hiç şans bırakmaz.
Komplikasyonlar ve sonuçları
Transmural enfarktüste komplikasyonlar ne yazık ki nadir değildir. Gelişimleri hastalığın prognozunu önemli ölçüde değiştirebilir. En yaygın yan etkiler arasında kardiyojenik şok, ciddi ritim bozuklukları ve akut kalp yetmezliği bulunur.
Gecikmiş sonuçların büyük çoğunluğu ölü kalp dokusu alanında bir bağ dokusu bölgesinin oluşmasından kaynaklanır. Prognoz kardiyak cerrahi ile nispeten iyileştirilebilir: operasyon aortokoroner baypas, perkütan koroner anjiyografi vb. içerebilir.
Etkilenen bölgenin bağ dokusu replasmanı tam miyokardiyal kasılmayı engeller. İletim bozuklukları meydana gelir, kalp debisi değişir. Kalp yetmezliği oluşur, organlar ciddi hipoksi yaşamaya başlar.
Kalbin yeni çalışma koşullarına mümkün olan en üst düzeyde uyum sağlaması için zamana ve yoğun rehabilitasyon önlemlerine ihtiyaç vardır. Tedavi sürekli olmalı, fiziksel aktivite tıbbi bir uzmanın dikkatli gözetimi altında kademeli olarak artırılmalıdır.
En sık görülen gecikmiş komplikasyonlardan bazıları şunlardır:
- Kalp anevrizması (Kalp duvarının kese şeklinde yapısal olarak değişmesi ve bombeleşmesi, buna bağlı olarak kan akımının azalması ve kalp yetmezliğinin artması);
- Tromboembolizm (fiziksel hareketsizlik veya tıbbi tavsiyelere uyulmaması nedeniyle ortaya çıkabilir);
- Kronik kalp fonksiyon yetersizliği (Sol ventrikül kasılma aktivitesinin bozulması sonucu ortaya çıkar, bacak ödemi, dispne vb. ile kendini gösterir).
Transmural enfarktüs sonrası komplikasyon riskleri hastanın yaşamı boyunca mevcuttur. Özellikle hastalarda tekrarlayan bir atak veya nüks gelişir. Gelişimini önlemenin tek yolu düzenli olarak bir kardiyoloğa gitmek ve tüm önerilerini tam olarak takip etmektir.
Transmural miyokard enfarktüsü, komplikasyonlar birleştiğinde hastaya neredeyse hiç şans bırakmayan çok ciddi bir patolojidir. En yaygın sonuçlar arasında:
- Ritmik kardiyak aktivitenin ihlalleri (atriyal fibrilasyon, ekstrasistolik aritmiler, paroksismal taşikardi). Genellikle hasta, ventriküler fibrilasyon meydana geldiğinde ve fibrilasyona dönüştüğünde ölür.
- Sol ventrikül disfonksiyonu ile birlikte artan kalp yetmezliği ve buna bağlı olarak pulmoner ödem, kardiyojenik şok, kan basıncında ani düşüş, böbrek filtrasyonunda blokaj ve - ölümcül sonuç.
- Akciğer iltihabı, pulmoner enfarktüs ve ölümle sonuçlanan pulmoner-arteriyel tromboemboli.
- Miyokardın yırtılması ve perikardiyal boşluğa kanın sızması sonucu oluşan kardiyak tamponad. Bu vakaların çoğunda hasta ölür.
- Akut koroner anevrizma (şişkin skar alanı) ve buna bağlı artan kalp yetmezliği.
- Tromboendokardit (kalp boşluğunda fibrin birikmesi ile bunun daha fazla ayrılması ve felç, mezenterik tromboz vb.)
- Perikardit, artrit, plörezi vb. gibi hastalıkların gelişimini içeren postinfarktüs sendromu.
Uygulamada görüldüğü gibi, transmural miyokard enfarktüsü geçiren hastaların en büyük oranı erken (2 aydan kısa) enfarktüs sonrası evrede ölüyor. Akut sol ventrikül yetmezliğinin varlığı prognozu önemli ölçüde kötüleştiriyor. [ 5 ]
Teşhis transmural miyokard enfarktüsü
Tanı önlemleri mümkün olan en kısa sürede gerçekleştirilmelidir. Aynı zamanda, tanının eksiksizliği ihmal edilmemelidir, çünkü sadece kardiyak patolojiler değil, birçok hastalık benzer bir klinik tabloya eşlik edebilir.
Birincil prosedür, koroner tıkanıklığı gösteren elektrokardiyografidir. Semptomlara dikkat etmek önemlidir - özellikle, Nitrogliserin uygulamasına yanıt vermeyen 20 dakika veya daha uzun süren belirgin bir göğüs ağrısı sendromu.
Dikkat etmeniz gereken diğer hususlar:
- Nöbet öncesi patolojik bulgular;
- boyun, çene, üst ekstremitede ağrının "geri çekilmesi".
Transmural enfarktüste ağrı hissi daha yoğundur, aynı zamanda solunum güçlüğü, bilinç bozuklukları, senkop olabilir. Transmural lezyonun spesifik belirtileri yoktur. Kalp atış hızında düzensizlik, bradikardi veya taşikardi, nemli ses kısıklığı mümkündür.
Enstrümantal tanı, her şeyden önce, elektrokardiyografi ile temsil edilmelidir: bu, derin ve genişlemiş bir Q-dişi, azalmış R genliği, izolinin üzerinde ST-segment yükselmesi ortaya çıkaran ana araştırma yöntemidir. Bir süre sonra, negatif bir T-dişinin oluşumu, ST-segment azalması not edilir.
Koronarografi ek bir yöntem olarak kullanılabilir. Bu, yalnızca koroner damar tıkanıklığını bir trombüs veya aterosklerotik plak tarafından tespit etmeyi değil, aynı zamanda ventriküllerin işlevsel kapasitesini değerlendirmeyi, anevrizmaları ve diseksiyonları tespit etmeyi sağlayan özellikle doğru bir yöntemdir.
Laboratuvar testleri de zorunludur - her şeyden önce, CPK'nın MB fraksiyonu (kreatin fosfokinaz-MB) - toplam kreatin fosfokinazın miyokardiyal fraksiyonu (miyokardiyal enfarktüs gelişiminin spesifik göstergesi) - belirlenir. Ek olarak, kardiyak troponinler (kantitatif çalışma) ve miyoglobin seviyesi belirlenir.
Bugüne kadar, henüz yaygın olarak kullanılmayan başka yeni göstergeler geliştirildi. Bunlar yağ asidi bağlayıcı protein, miyozin hafif zincirleri, glikojen fosforilaz BB'dir.
Hastane öncesi düzeyde, tanısal immünokromatografik testler (hızlı testler) aktif olarak kullanılır ve troponin, miyoglobin, kreatin kinaz-MB biyobelirteçlerini hızlı bir şekilde belirlemeye yardımcı olur. Hızlı bir testin sonucu on dakika kadar kısa bir sürede değerlendirilebilir. [ 6 ]
Akut transmural miyokard enfarktüsü EKG'si
Enfarktüsteki klasik elektrokardiyografik tablo, süresi ve genliği normal değerlerden yüksek olan patolojik Q-dişlerinin görünümü ile temsil edilir. Ek olarak, torasik derivasyonlarda R-atımlarının genliğinde zayıf bir artış vardır.
Kalp kası nekrozu tarafından tetiklenen patolojik Q-dişleri klinik belirtilerin başlamasından 2-24 saat sonra görülür. Başlangıçtan yaklaşık 6-12 saat sonra ST-segment yükselmesi azalır ve Q-dişleri ise tam tersine daha yoğun hale gelir.
Patolojik Q-çentiklerinin oluşumu, ölü yapıların elektriksel uyarıma yeteneğinin kaybıyla açıklanmaktadır. Ön sol ventrikül duvarının postnekrotik incelmesi de potansiyelini azaltır, bunun sonucunda sağ ventrikül ve sol ventrikül arka duvarının depolarizasyon vektörlerinin bir avantajı vardır. Bu, ventriküler kompleksin başlangıçta negatif sapmasını ve patolojik Q-dişlerinin oluşumunu gerektirir.
Ölü kardiyak dokunun depolarizasyon potansiyelinin azalması da R-atımlarının genliğinde azalmaya katkıda bulunur. Enfarktüsün kapsamı ve yayılımı anormal Q-dişleri ve azalmış R-diş genliğine sahip derivasyon sayısıyla değerlendirilir.
Nekrozun derinliği, Q ve R atımlarının genlikleri arasındaki ilişkiye göre değerlendirilir. Daha derin Q ve daha düşük R, belirgin bir nekroz derecesini gösterir. Transmural miyokard enfarktüsü doğrudan kalp duvarının tüm kalınlığını içerdiğinden, R dişleri kaybolur. Sadece QS kompleksi adı verilen plağın negatif bir şekli kaydedilir. [ 7 ]
Transmural miyokard enfarktüsünün elektrokardiyografik bulguları |
Elektrokardiyogram (genellikle torasik derivasyonlarda) anormal Q-çentikleri ve QS kompleksleri gösterir. Aynı değişiklikler miyokardiyal tutulumlu endokardit, pürülan ve aseptik miyokardit, kardiyomiyopati, ilerleyici kas distrofisi vb. durumlarda da görülebilir. Niteliksel bir ayırıcı tanı yapmak önemlidir. |
Ayırıcı tanı
Transmural miyokard enfarktüsü sıklıkla sternumun arkasındaki diğer ağrı sendromu nedenleriyle ayırt edilir. Bu, diseke eden torasik aort anevrizması, pulmoner emboli, akut perikardit (çoğunlukla viral etyoloji), yoğun radiküler sendrom olabilir. Tanı sırasında uzman, ateroskleroz için risk faktörlerinin varlığına, ağrı sendromunun özelliklerine ve süresine, hastanın vücudunun analjezik ve vazodilatör kullanımına verdiği tepkiye, kan basıncı değerlerine mutlaka dikkat eder. Objektif muayene, elektrokardiyogram, ekokardiyogram, laboratuvar testlerinin sonuçları değerlendirilir. [ 8 ]
- Disekan aort anevrizması, genellikle kürek kemikleri arasında ağrının ortaya çıkmasıyla karakterizedir. Ağrı nitratlara direnç gösterir ve arteriyel hipertansiyon öyküsü vardır. Bu vakada belirgin elektrokardiyografik değişiklikler yoktur, kardiyak belirteçlerin endeksleri normaldir. Yoğun lökositoz ve LF sola doğru kayması vardır. Tanıyı netleştirmek için ekokardiyografi, kontrastlı aortografi, bilgisayarlı tomografi de reçete edilir.
- Perikardit, geçmişteki enfeksiyöz solunum yolu hastalıklarının dikkatli bir analizini gerektirir. İnhalasyon ve ekshalasyonda veya farklı vücut pozisyonlarında ağrıdaki değişiklikleri, perikardiyal sürtünme üfürümlerini ve dinamik olmayan kardiyak belirteçleri not edin.
- Osteokondroz ve pleksitin tekrarlaması, sternum tarafında ağrı ile birlikte görülür. Ağrı, hastanın duruşuna ve solunum hareketlerine bağlıdır. Palpasyon, sinir uçlarının deşarj bölgesinde aşırı ağrı hissi noktasını ortaya çıkarır.
- Pulmoner emboli, transmural enfarktüsten daha derin ağrı ile karakterizedir. Paroksismal solunum sıkıntısı, çöküş ve üst gövdede kızarıklık sıklıkla mevcuttur. Elektrokardiyografik görüntü, alt yerleşimli miyokardın enfarktüs lezyonuyla benzerlikler gösterir, ancak sağ tarafta kardiyak kompartmanların akut aşırı yüklenmesinin belirtileri vardır. Ekokardiyografi sırasında yoğun pulmoner hipertansiyon not edilir.
- Akut karın tablosuna peritoneal irritasyon bulguları eşlik eder. Lökositozis belirgindir.
Transmural miyokard enfarktüsü akut pankreatit, hipertansif kriz ile de ayırt edilir.
Kim iletişim kuracak?
Tedavi transmural miyokard enfarktüsü
Terapötik müdahalelerin aşağıdaki sıralı hedefleri olmalıdır:
- Ağrı kesici;
- Kalp kasına kan akışının yeniden sağlanması;
- Miyokard üzerindeki yükün azaltılması ve oksijen ihtiyacının azaltılması;
- Transmural odak boyutunun sınırlandırılması;
- Komplikasyonların gelişmesini önlemek.
Ağrı kesici, hastanın refahını iyileştirmeye ve sinir sistemini normalleştirmeye olanak tanır. Gerçek şu ki, şiddetli ağrının neden olduğu aşırı sinirsel aktivite, kalp atış hızının artmasına, kan basıncının ve damar direncinin artmasına katkıda bulunur, bu da miyokardiyal yükü daha da kötüleştirir ve kalp kasındaki oksijen ihtiyacını artırır.
Ağrı sendromunu ortadan kaldırmak için kullanılan ilaçlar narkotik analjeziklerdir. Bunlar intravenöz olarak uygulanır.
Miyokardın yeterli kanlanmasını sağlamak amacıyla koroner anjiyografi, tromboliz (trombolitik) tedavisi, aortokoroner bypass cerrahisi yapılır.
Koroner anjiyografi, atardamarın stent veya balon ile açıklığını tekrar sağlamak ve kan akımını normale döndürmek amacıyla stent veya balon anjiyoplasti ile birlikte uygulanır.
Trombolitik tedavi ayrıca venöz (koroner) kan akışının yeniden sağlanmasına yardımcı olur. İşlem, uygun trombolitik ilaçların intravenöz enjeksiyonundan oluşur.
Aortokoroner bypass, koroner kan akışının yeniden başlatılması ve optimize edilmesi için cerrahi seçeneklerden biridir. Bypass ameliyatı sırasında cerrah, miyokardın etkilenen bölgelerine kan akışına izin veren bir bypass damar yolu oluşturur. Bu operasyon, duruma bağlı olarak acil veya elektif bir prosedür olarak gerçekleştirilebilir.
Kalp yükünü azaltmak ve hipoksiyi en aza indirmek için şu ilaç grupları reçete edilir:
- Organik nitratlar - ağrının giderilmesine katkıda bulunur, nekrotik odakların yayılmasını sınırlar, transmural enfarktüs kaynaklı ölüm oranını azaltır, kan basıncını dengeler (başlangıçta intravenöz damla uygulanır, bir süre sonra ilaçların tablet formuna geçilir);
- β-adrenerjik blokerler - nitratların etkisini güçlendirir, aritmilerin ve kan basıncının artmasını önler, miyokardiyal hipoksinin şiddetini azaltır, fiziksel komplikasyon riskini (özellikle ventriküler rüptür) azaltır.
Hastada pulmoner ödem, kardiyojenik şok, kardiyak iletim bozuklukları gibi komplikasyonlar gelişirse tedavi rejimi kişiye özel olarak ayarlanır. Fiziksel ve ruhsal huzurun sağlanması gerekir.
Transmural enfarktüslü hastaların tedavisinin her aşaması belirli şemalara ve protokollere göre gerçekleştirilir. Yardımcı ilaçlar olarak reçete edilebilir:
- Antiagregan ilaçlar - trombosit agregasyonunu azaltır, kan pıhtılarının oluşumunu engeller. Transmural enfarktüs vakalarının çoğunda, hastalara bir yıl boyunca aynı anda iki antiagregan versiyonu almaktan oluşan ikili antiplatelet tedavisi reçete edilir.
- Anjiyotensin dönüştürücü enzim inhibitörü ilaçlar - Kan basıncını dengelemeye yardımcı olur, kalp deformitesini önler.
- Antikolesterol ilaçları (statinler) - lipid metabolizmasını iyileştirmek, düşük yoğunluklu lipoproteinlerin ve kolesterolün seviyelerini düşürmek için kullanılır - aterosklerotik ilerlemenin potansiyel belirteçleridir.
- Antikoagülanlar - kan pıhtılarının oluşmasını önlerler.
İlaç tedavisi mutlaka genel restoratif önlemlerle tamamlanmalıdır - özellikle istirahat ve yatak istirahatine dikkat edilmesi, diyet değişiklikleri (tedavi tablosu № 10 VE), fiziksel aktivitenin kademeli olarak artırılması gerekir.
Bir ataktan sonraki ilk 24 saat boyunca hasta ilk 24 saat boyunca yatakta tutulmalıdır. Motor aktivitenin kademeli olarak yeniden başlamasıyla ilgili sorular, ilgili hekimle bireysel olarak görüşülür. Pulmoner stazı önlemek için nefes egzersizleri yapılması önerilir.
Yiyecek rasyonu sınırlıdır, kalorik içeriği 1200-1500 kcal'a düşürülür. Hayvansal yağları ve tuzu hariç tutun. Menü, bitkisel yiyecekler, potasyum içeren ürünler, tahıllar, deniz ürünleri ile genişletilir. Sıvı alım miktarı da sınırlıdır (günde 1-1,5 litreye kadar).
Önemli: Hastanın sigarayı (aktif ve pasif) ve alkol tüketimini tamamen bırakması gerekir.
Transmural enfarktüs sonrası kişiye kardiyologla zorunlu bir dispanser gösterilir. İlk başta gözlem haftalık olarak yapılır, sonra - ayda iki kez (saldırıdan sonraki ilk altı ay). Altı ay sonra, kardiyoloğu aylık olarak ziyaret etmek yeterlidir. Doktor muayene yapar, kontrol elektrokardiyografisi, stres testleri yapar. [ 9 ]
Cerrahi tedavi
Transmural enfarktüs için cerrahi tedavi açık (göğüs kesisi yoluyla erişim) ve perkütan (arteriyel bir damardan sondajlama içerir) olabilir. İkinci teknik, etkinliği, düşük travması ve minimal komplikasyonları nedeniyle giderek daha fazla kullanılmaktadır.
Perkütan cerrahinin yaygın tipleri:
- Venöz stentleme, damarın daraldığı bölgeye özel bir dilatasyon elemanının yerleştirilmesidir. Stent, özel plastik veya metalden yapılmış silindirik bir ağdır. Bir prob vasıtasıyla gerekli damar bölgesine iletilir, burada genişletilir ve bırakılır. Bu tedavinin tek olası önemli komplikasyonu retromboz olabilir.
- Balon vasküler plasti, stent uygulamasına benzer bir işlemdir, ancak bir ağ silindiri yerine, prob, istenilen damar bölgesine ulaştığında şişen ve damarı genişleten özel bir balon çerçevesi gönderir ve böylece normal kan akışı sağlanır.
- Lazer excimer vasküler plasti - etkilenen koroner arter segmentine getirildiğinde lazer radyasyonu ileten bir fiber optik probun kullanımını içerir. Işınlar, sırayla, pıhtıyı etkiler ve onu yok eder, bu sayede kan dolaşımı geri yüklenir.
Açık kalp cerrahisi uygulaması, tam arter tıkanıklığı olan, stent takılması mümkün olmayan veya eşlik eden koroner patolojilerin (örneğin kalp defektleri) varlığında makuldür. Böyle bir durumda, bypass ameliyatı yapılır, bypass vasküler yollar döşenir (otoimplantlar veya sentetik malzemelerle). Ameliyat, kardiyak arrest ve AIC ("yapay dolaşım") kullanımı veya çalışan bir organ üzerinde gerçekleştirilir.
Aşağıdaki baypas türleri bilinmektedir:
- Şant olarak, aterosklerotik değişikliklere daha az eğilimli olan ve toplardamar gibi kapakları olmayan iç torasik atardamar olan mammarokoroner kullanılır.
- Aortokoroner - Hastanın kendi toplardamarı şant olarak kullanılır ve koroner atardamar ile aorta dikilir.
Herhangi bir kalp ameliyatı potansiyel olarak tehlikeli bir işlemdir. Ameliyat genellikle birkaç saat sürer. İlk iki gün hasta, uzmanların sürekli gözetimi altında yoğun bakım servisinde kalır. Komplikasyon olmaması durumunda normal bir servise transfer edilir. Rehabilitasyon döneminin özellikleri bireysel olarak belirlenir.
Önleme
Transmural enfarktüsün gelişimini önlemek için önleyici tedbirler, potansiyel zararlı faktörlerin insan vücudu üzerindeki olumsuz etkisini azaltmayı amaçlamaktadır. Özellikle önemli olan, hasta kişilerde tekrarlayan bir atağın önlenmesidir. İlaç desteğine ek olarak, beslenmede değişiklikler, fiziksel aktivitenin düzeltilmesi ve yaşam tarzı dahil olmak üzere bir dizi tıbbi tavsiyeye uymalıdırlar.
Bu nedenle, korunma birincil (daha önce hiç transmural veya başka bir enfarktüs geçirmemiş kişiler için) ve ikincil (miyokard enfarktüsünün tekrarını önlemek için) olabilir.
Kişi kardiyovasküler patoloji gelişimi açısından risk grubunda ise, kendisine aşağıdaki öneriler hazırlanır:
- Fiziksel aktivitenizi artırın.
Hipodinamik birçok kardiyovasküler soruna yol açabilir. Kalp tonusunun desteklenmesi özellikle 35-40 yaş üstü kişiler için gereklidir. Günlük yürüyüş, koşu, yüzme ve bisiklete binme ile kalbinizi basit ve etkili bir şekilde güçlendirebilirsiniz.
- Kötü alışkanlıklarınızdan tamamen vazgeçin.
Sigara içmek ve alkol almak, başlangıçtaki sağlık durumlarından bağımsız olarak herkes için zararlıdır. Ve kardiyovasküler patolojileri olan kişiler için alkol ve sigara kesinlikle kontrendikedir. Ve bu sadece sözler değil, kanıtlanmış bir gerçektir.
- Kaliteli ve doğru beslenin.
Beslenme, genel sağlığımızın ve damar sağlığımızın temelidir. Kızarmış yiyecekleri, hayvansal yağları, sentetik ikameli ürünleri, trans yağları, büyük miktarda tuzu mümkün olduğunca az tüketmek önemlidir. Diyeti sebzeler, yeşillikler, meyveler, kuruyemişler, meyveler, deniz ürünleri ile genişletmeniz önerilir.
- Stresin olumsuz etkilerinden uzak durun, daha olumlu duygulara yönelin.
Mümkünse aşırı duygusal stres ve şoklardan kaçınmak tavsiye edilir. Endişe ve kaygıya yatkın olan ve sıklıkla durumları "kalbe yakın" alan kişilere sakinleştirici almaları önerilir (bir doktora danıştıktan sonra).
- Kan basıncı ölçümlerini izleyin.
Genellikle, sonraki spazmlara ve damar lümeninin tıkanmasına yol açan süreçler, kan basıncındaki bir artışla tetiklenir. Bu tür komplikasyonlardan kaçınmak için, kan basıncını bağımsız olarak izlemeli, bir doktor tarafından reçete edilen antihipertansif ilaçları zamanında almalısınız.
- Kan şekeri seviyenizi kontrol edin.
Şeker hastalığı olan hastalarda damar duvarlarının durumuyla ilgili sorunlar vardır, hastalık nedeniyle daha kırılgan hale gelir ve kolayca tıkanır. Patolojik intravasküler süreçlerin gelişmesini önlemek için düzenli olarak bir endokrinoloğa danışmak, tedavi görmek ve sistematik tıbbi kontrol altında kalmak (kan şekeri değerlerini izlemek) gerekir.
- Düzenli olarak kardiyolog kontrolüne gidin.
Transmural enfarktüs veya diğer kalp hastalıkları geliştirme riski taşıyan kişiler, bir pratisyen hekim ve bir kardiyolog tarafından sistematik olarak (yılda 1-2 kez) muayene edilmelidir. Bu öneri özellikle 40-45 yaş üstü hastalar için geçerlidir.
İkincil önleme, hasta için ölümcül olabilen tekrarlayan bir transmural enfarktüs atağının gelişmesini önlemektir. Bu tür önleyici tedbirler şunları içerir:
- Şüpheli belirtilerinizi (nispeten zararsız olsalar bile) doktorunuza bildirin;
- Doktor reçete ve tavsiyelerine uyulması;
- Yeterli fiziksel aktivite, beslenme ve yaşam tarzı düzenlemelerinin sağlanması;
- Aşırı fiziksel efor gerektirmeyen ve psiko-duygusal şoklara yol açmayan bir çalışma faaliyeti türünün seçilmesi.
Tahmin
Kardiyovasküler aparat patolojileri artan mortalitenin en sık görülen faktörüdür. Transmural miyokard enfarktüsü, tanı ve tedavi yöntemlerinin sürekli iyileştirilmesine rağmen "kontrol altına alınamayan" iskemik kalp hastalığının en tehlikeli komplikasyonudur.
Bir saldırıdan sonra hayatta kalma birçok faktöre bağlıdır - her şeyden önce, tıbbi bakımın hızına, ayrıca teşhisin kalitesine, genel sağlık durumuna ve kişinin yaşına. Ek olarak, prognoz, saldırının başladığı andan itibaren hastanede kalma süresine, kalp dokusu hasarının boyutuna, kan basıncı değerlerine vb. bağlıdır.
Uzmanlar çoğunlukla sağ kalım oranını bir yıl, ardından üç, beş ve sekiz yıl olarak tahmin ediyor. Çoğu durumda, hastanın böbrek patolojileri ve diabetes mellitus'u yoksa, üç yıllık bir sağ kalım oranı gerçekçi kabul edilir.
Uzun vadeli prognoz esas olarak tedavinin kalitesi ve eksiksizliği tarafından belirlenir. En yüksek ölüm riski, ataktan sonraki ilk 12 ayda rapor edilir. Hasta ölümünün ana faktörleri şunlardır:
- İnfarktüs tekrarı (en sık);
- Kronik miyokard iskemisi;
- Ani kardiyak ölüm sendromu;
- Akciğer embolisi;
- Beyinde akut dolaşım bozukluğu (inme).
Uygun şekilde yürütülen rehabilitasyon önlemleri prognoz kalitesinde önemli bir rol oynar. Rehabilitasyon dönemi aşağıdaki hedefleri takip etmelidir:
- Organizmanın iyileşmesi, standart yüklere adaptasyonu için tüm koşulların sağlanması;
- Yaşam kalitenizi ve performansınızı artırın;
- Tekrarlamalar dahil komplikasyon risklerini azaltır.
Kaliteli rehabilitasyon müdahaleleri ardışık ve kesintisiz olmalıdır. Aşağıdaki aşamalardan oluşurlar:
- Yatarak tedavi dönemi - hastanın yoğun bakım ünitesine veya yoğun bakım ünitesine yatırıldığı andan itibaren başlar ve daha sonra - kardiyoloji veya damar bölümüne (kliniğine) yatırılır.
- Rehabilitasyon merkezi veya sanatoryumda kalma - Kalp krizinden sonra 4 haftaya kadar sürer.
- Ayakta tedavi dönemi - Kardiyolog, rehabilitasyon uzmanı, LFK eğitmeni tarafından ayaktan takip (bir yıl boyunca) içerir.
Daha sonra rehabilitasyon hasta tarafından evde bağımsız olarak sürdürülür.
Başarılı rehabilitasyonun temeli, şeması bir doktor tarafından bireysel olarak geliştirilen orta ve tutarlı fiziksel aktivitedir. Belirli egzersizlerden sonra hastanın durumu bir uzman tarafından izlenir ve bir dizi kritere göre değerlendirilir (özellikle "stres testleri" olarak adlandırılanlar önemlidir). [ 10 ]
Rehabilitasyon programı fiziksel aktiviteye ek olarak ilaç desteği, yaşam tarzı düzeltmesi (diyet değişiklikleri, kilo kontrolü, kötü alışkanlıkların ortadan kaldırılması, lipid metabolizmasının izlenmesi) içerir. Entegre bir yaklaşım, komplikasyonların gelişmesini önlemeye ve kardiyovasküler sistemi günlük aktivitelere uyarlamaya yardımcı olur.
Transmural miyokard enfarktüsü, hastane öncesi aşamada bile artan ölüm olasılığıyla açıklanan en olumsuz prognozla karakterizedir. Hastaların yaklaşık %20'si ataktan sonraki ilk dört hafta içinde ölür.

