
Tüm iLive içeriği tıbbi olarak incelenir veya mümkün olduğu kadar gerçek doğruluğu sağlamak için kontrol edilir.
Sıkı kaynak bulma kurallarımız var ve yalnızca saygın medya sitelerine, akademik araştırma kurumlarına ve mümkün olduğunda tıbbi olarak meslektaş gözden geçirme çalışmalarına bağlanıyoruz. Parantez içindeki sayıların ([1], [2], vb.) Bu çalışmalara tıklanabilir bağlantılar olduğunu unutmayın.
İçeriğimizin herhangi birinin yanlış, güncel değil veya başka türlü sorgulanabilir olduğunu düşünüyorsanız, lütfen onu seçin ve Ctrl + Enter tuşlarına basın.
Farenks frengisi
Makalenin tıp uzmanı
Son inceleme: 05.07.2025
20. yüzyılın ilk yarısında farenks sifilizinin çok nadir görülmesine rağmen, geçen yüzyılın son on yılında ve 21. yüzyılın başlarında sifilizin bu lokalizasyonunun sayısı giderek artmış, aynı zamanda bu zührevi hastalığın genital formlarının toplam sayısı da artmıştır.
Farenksi oluşturan dokuların büyük morfolojik çeşitliliği nedeniyle, sifilizli lezyonları, bu hastalığın diğer lokalizasyonlarında bulunmayan bir dizi özellik ile ayırt edilir. Ek olarak, birçok saprofit ve fırsatçı mikroorganizma ağız boşluğunda ve farenkste vejetatif olarak yaşar ve bu da sifilizlerin klasik tablosunu önemli ölçüde değiştirir ve sıklıkla ikincil enfeksiyon kaynakları olarak hizmet eder. Ayrıca, sifilizin hem birincil hem de ikincil belirtilerinin, özellikle palatin bademcikler olmak üzere, farenksin lenfadenoid oluşumları için özel bir tropizme sahip olduğu da belirtilmelidir.
Farenks sifilizinin nedeni
Frenginin etken maddesi, 4 ila 14 mikron uzunluğunda ince bir spiral ipliğe benzeyen ve küçük tekdüze kıvrımlara sahip soluk treponemadır. Enfeksiyon, sağlıklı bir kişi ile temas anında frenginin bir veya daha fazla bulaşıcı formuna sahip hasta bir kişi arasında yakın temas sırasında meydana gelir. Frenginin birincil ve ikincil dönemlerindeki hastalar en bulaşıcı olanlardır. Geç (üçüncül) dönemin belirtileri, lezyonlardaki önemsiz sayıda treponema nedeniyle pratik olarak bulaşıcı değildir.
Sifilizin birincil dönemi, öncelikle palatin bademciklerinde, ardından yumuşak damakta ve palatin kemerlerinde lokalize olan birincil şankrın ortaya çıkmasıyla karakterizedir. Nadir durumlarda, kateterizasyonu sırasında ortaya çıkan bir enfeksiyon olarak işitme tüpünün nazofaringeal açıklığı bölgesinde ortaya çıkabilir; son derece nadir durumlarda, farenks sifilizinde, birincil şankr farenkste iki farklı yerde bulunabilir. Genellikle, birincil şankr ikincil bir enfeksiyonun arka planında fark edilmez. Farenks sifilizinde en yaygın enfeksiyon öpüşme ve oral seks yoluyla meydana gelir. Enfekte bir nesne (bardak, kaşık, diş fırçası vb.) yoluyla enfeksiyon, bu enfeksiyon yolu mümkünse son derece nadiren meydana gelir. Sifilizde cinsel ve ev içi enfeksiyon yoluna ek olarak, nadir durumlarda, enfeksiyon enfekte kanın transfüzyonu yoluyla bulaştığında bir transfüzyon yolu vardır.
Sert şankr, sifilizin primer döneminde, soluk treponema penetrasyon bölgesinde enfeksiyondan 3-4 hafta sonra ve aynı anda bölgesel lenfadenitin ortaya çıkmasıyla birlikte görülür. Sert şankr veya primer sifilom, yuvarlak veya oval şekilli, kenarları düz ve tabanında yoğun bir infiltrat bulunan, kırmızı renkli, parlak, pürüzsüz bir yüzeye sahip küçük, ağrısız bir erozyon (0,5-1 cm) veya ülserdir. Çevresinde inflamatuar fenomenler yoktur. Her iki taraftaki ülserin kenarlarını parmakların altında palpe ettiğinizde, primer sifiliz için tipik olan kıkırdak yoğunluğu hissedilir. Bununla birlikte, farenkste primer sifilizin belirtileri özelliklere sahiptir ve çeşitli klinik formlarda kendini gösterebilir.
Doğuştan sifilizde farenks lezyonları
Erken ve geç bulgular arasında ayrım yapılır.
Erken belirtiler çocuğun doğumundan en geç 5-6 ay sonra ortaya çıkar ve edinilmiş sifilizin sekonder döneminde görülen patomorfolojik unsurlara benzerdir. Ayrıca, yenidoğanda kalıcı sifilitik rinit, mukoza zarının psödomembranöz lezyonları, difteriyi taklit eden farenks, palmar ve plantar yüzeylerin pemfigusa benzeyen deri stigmaları, epidermisin lameller deskuamasyonu, dudak bölgesinde derin çatlaklar, daha sonra ağız köşelerinde konjenital sifilizin karakteristiği olan radyal yara izlerine dönüşür ve konjenital sifilizin diğer belirtileri gelişir.
Geç belirtiler ergenlik veya gençlikte ortaya çıkar. Üçüncül sifilizin faringeal lezyonlarının karakteristik belirtileriyle kendini gösterirler, bunlara burun, kulak, diş, göz, iç organların konjenital sifilitik lezyonları ve duyuların ve hareketlerin çeşitli işlevsel bozuklukları da eklenir.
Boğaz sifilizinin belirtileri
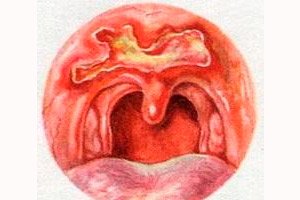
Anjinal form, vücut sıcaklığının 38°C'ye yükselmesi ve yutulduğunda boğazda orta şiddette ağrı ile birlikte akut tek taraflı uzun süreli tonsillit olarak kendini gösterir. Etkilenen tonsil keskin bir şekilde hiperemiktir ve büyümüştür. Birincil şankr genellikle üçgen kıvrımın arkasında veya subtonsiller fossada gizlidir. Bölgesel lenfadenit aynı anda gelişir.
Eroziv form, bademciklerden birinde sırt şeklinde yuvarlak kenarları olan, gri eksüda ile kaplı yüzeysel bir erozyonun ortaya çıkmasıyla karakterizedir. Palpe edildiğinde, erozyonun tabanında, birincil sifilitik etkiye özgü kıkırdak yoğunluğu hissi yaratılır.
Ülseratif form, bademciklerin yüzeyinde yuvarlak bir ülserin ortaya çıkmasıyla kendini gösterir, tabanı sahte gri bir filmle kaplıdır (sifilitik difteroid). Bu form, vücut sıcaklığının 38 ° C ve üzerine çıkması, şiddetli disfaji, boğazda kendiliğinden ve yutma ağrısı, lezyonun tarafına karşılık gelen tek taraflı, otalji, temporomandibular eklemin kontraktürü, tükürük salgısı ile karakterizedir. Bu form, tezahürlerinde peritonsiller apseye çok benzer.
Psödoflegmonöz form, peritonsiller flegmonun klinik seyrine benzer ve bu genellikle KBB doktorunu yanıltır. Şüpheli flegmonun tanısal delinmesi veya deneme açılması sonuç vermez, vücut sıcaklığı yüksek kalmaya devam eder (39-40 ° C), "flegmon"un öznel ve tek taraflı nesnel belirtileri artar ve ardından büyük dozlarda penisilin kullanımına başvurulur, bu da elbette sifilizde hastanın genel durumunu hızla iyileştirir ve boğazdaki iltihaplanma sürecinin gözle görülür şekilde normalleşmesine yol açar. Aslında, bu durumda, sifilitik bir enfeksiyondan bahsediyorsak, bu yalnızca belirgin bir iyileşmedir, oysa belirli süreç devam eder.
Gangrenöz form, fusospirillum mikrobiyotası ile süperenfeksiyonla ortaya çıkar. Bu durumda, bademcik yüzeyinde granülasyon büyümeleri (çok nadir) ortaya çıkar veya bademcik kangreni gelişir: hastanın durumu keskin bir şekilde kötüleşir, genel bir septik durumun belirtileri ortaya çıkar, vücut ısısı 39-40,5 ° C'ye ulaşır, titreme, aşırı terleme meydana gelir, bademcik ve çevre dokular, anaerobların fırsatçı aeroblarla ve soluk treponema ile simbiyozundan kaynaklanan kangrenli çürümeye uğrar. Farenks lokalizasyonunun sifilitik şankrının bir özelliği, uzun seyri ve herhangi bir semptomatik tedavinin etkisinin olmamasıdır. 4-6 hafta sonra, palatin bademciklerinin birincil şankrında skarlaşma meydana gelir, ancak sifilitik süreç, mukoza zarı boyunca dağılmış roseola ve genelleşmiş adenopati şeklinde aylarca devam eder.
Primer sifilizin yukarıda belirtilen tüm faringeal belirtilerine karakteristik tek taraflı bölgesel lenfadenit eşlik eder: çevresinde birçok küçük düğüm bulunan bir lenf düğümünde keskin bir artış, periadenit yokluğu, düğümlerin yoğunluğunun artması ve ağrısız olması. Boyundaki diğer tüm lenf düğümleri, enfeksiyöz mononükleoz izlenimi yaratacak olan sürece hızla dahil olur.
Farenks sifilizinin tanısı
Doktor hastada sert şankrın varlığından en başından şüphelenirse, faringeal sifilizin teşhisi hızlı ve kolaydır. Ancak, farenksteki sifilitik belirtilerin polimorfizmi ve sifilidleri ad oculus'ta teşhis etmede deneyim eksikliği, vulgar anjin, difteri anjin, Vincent anjin vb. gibi teşhisleri içerebilen tanı hatalarına yol açar. Sert şankr, şankr benzeri Mure amigdaliti, tüberküloz ülseri ve bademcik enteliyomu ve palatin bademciklerinde gelişen diğer birçok ülseratif ve üretken süreçle karıştırılabilir. Sert şankrlı sifilizin erken teşhisi için en etkili yöntem, nerede olursa olsun, patolojik materyalin elektron mikroskobu ile yerinde soluk treonema tespitidir; bu, bilinen serolojik reaksiyonların (örneğin, Wasserman) sert şankrın ortaya çıkmasından sadece 3-4 hafta sonra pozitif hale gelmesi nedeniyle özellikle önemlidir.
Sifilizin sekonder dönemi 3-4 yıl sürer ve primer dönem fark edilmeden geçerse ortaya çıkar. Karakteristik döküntüler (sifilidler: roseola, papüller, soluk treponemalar içeren püstüller) şeklinde cilt ve mukoza zarında hasarla sürecin genelleşmesi, vücudun genel durumunun bozulması (halsizlik, halsizlik, düşük ateşli ateş, baş ağrısı vb.), kanda değişiklikler (lökositoz, anemi, artmış ESR, pozitif serolojik reaksiyonlar) not edilir; iç organlarda ve kemiklerde hasar mümkündür.
Ağız mukozasında, yumuşak damakta, bademciklerde ve özellikle palatin kemerlerinde, sağlıklı mukozanın arka planında keskin sınırlı eritematöz ve papüler sifilitler görülürken, arka faringeal duvar sağlam kalır. Epitelin şişmesi ve maserasyonu nedeniyle kısa sürede onal-beyaz bir renk alırlar ve konsantre bir gümüş nitrat çözeltisiyle temas ettiğinde oluşan mukoza zarının hafif yanıklarına benzerler. Papüller parlak kırmızı bir kenarla çevrilidir. Sigara içenlerde veya diş hastalıkları (çürük, periodontitis, kronik stomatit vb.) olan kişilerde, ağız boşluğunda patojenik mikrobiyotanın varlığı nedeniyle papüller hızla ülserleşir, ağrılı hale gelir ve kondilom benzeri oluşumlara dönüşebilir. Üst solunum yolu ve genital organların mukoza zarının sekonder sifilitleri son derece bulaşıcıdır.
Sifilizin sekonder döneminde aşağıdaki faringeal lezyon formları ayırt edilir.
Sifilitik farenjitin eritematöz-opalesan formu, farenks mukoza zarının, palatin bademciklerinin ve palatin kemerlerinin ve yumuşak damağın serbest kenarının hiperemisi ile karakterizedir. Enantem, kızıl hastalığında olduğu gibi parlak, dağınık bir yapıya sahip olabilir, bazen sadece mukoza zarının belirli bölgelerini etkiler veya hiç ifade edilmez, sadece geceleri boğazda ağrıya neden olur, sıcaklık reaksiyonu olmadan. Ortaya çıkan sifilitik enantem, herhangi bir semptomatik tedaviye yanıt vermez ve ayrıca analjeziklerle giderilmeyen baş ağrıları da vardır.
Hipertrofik form, farenksin lenfoid aparatını ilgilendirir ve farenksin tüm lenfadenoid halkasını tamamen ele geçirir. Lingual ve palatin bademcikler hasara en duyarlı olanlardır. Farenks ve larenksin lenfoid aparatındaki hasar, kontrol edilemeyen bir öksürüğün gelişmesine neden olur ve disfoniye (ses kısıklığı) ve afoniye yol açar. Aynı zamanda, submandibular, servikal, oksipital ve pretrakeal lenf düğümlerine verilen hasarla bölgesel adenopati gelişir. Belirtilen patolojik değişiklikler uzun süre devam eder (sıradan inflamatuar süreçlerin aksine) ve geleneksel terapötik etkilere yanıt vermez.
Sadece endoskopik bir tabloya dayanarak yapılan sekonder dönemde faringeal sifiliz tanısı her zaman kolay bir iş değildir, çünkü ağız boşluğu ve farenksin spesifik olmayan nitelikteki çok sayıda hastalığı, ikinci dönemdeki sifilizin aynı sayıda atipik orofaringeal formuyla görünüm açısından rekabet edebilir. İkinci sifiliz döneminde ortaya çıkan farenksin sifilitik lezyonlarının ayırt edilmesi gereken bu tür hastalıklar arasında vulgar anjin, herpetik (viral) etyolojili anjin, aftöz bukofaringeal süreçler, dilin bazı spesifik (lütik olmayan) hastalıkları (tüberküloz, "coğrafik" dilin karmaşık formları, kötü huylu tümörler ve banal inflamatuar reaksiyonlar), aftöz stomatit, lökoplaki, ilaç kaynaklı stomatit vb. sayılabilir. Farenksin sifilitik lezyonlarının önemli bir tanı işareti, sadece palatin kemerlerinin veya yumuşak damağın kenarları boyunca inflamatuar bir reaksiyonun ortaya çıkmasıdır. Sifilizin teşhisi için temel kural, görünüşte "uygun" görünümlerine bakılmaksızın, ağız boşluğu ve farenksin mukoza zarının tüm hastalıkları için serolojik reaksiyonlar yürütmektir.
Sifilizin üçüncül dönemi, sekonder dönemde yeterli tedavi görmeyen hastalarda 3-4 yıl sonra (nadiren 10-25 yıl sonra) gelişir. Bu dönem cilt, mukoza zarı, iç organlar (viseral sifiliz, çoğunlukla sifilitik aort iltihabı ile kendini gösterir), kemikler ve sinir sistemi - nörosifiliz (sifilitik menenjit, tabes dorsalis, ilerleyici felç vb.) lezyonları ile karakterizedir. Bu sifiliz dönemi için tipik bir morfolojik unsur, ciltte, mukoza zarında ve diğer dokularda çürümeye ve ülserasyona eğilimli yoğun küçük oluşumların (tüberküller) veya büyük olanların (gummalar) ortaya çıkmasıdır. Farenksin sifilizinin üçüncül dönemi üç klinik ve patomorfolojik formda ortaya çıkabilir: klasik zamklı, yaygın sifilomatöz ve erken ülseratif-serpeptiform.
Zambak formu 4 aşamadan geçer:
- palpasyonla iyi ayırt edilen ve çevre dokularla kaynaşmamış, bezelye tanesinden fındığa kadar büyüklükte, yoğun, ağrısız bir sifilidin oluşum aşaması;
- Yumuşama evresi, 2-3 hafta veya birkaç ay içinde sifilizin merkezinde nekroz zonunun (sakız) oluşması ve dalgalanma hissi yaratmasıdır;
- sakızın ülserleşme ve içeriğinin dışarıya doğru yırtılma aşaması; ülser, dik kenarlı, tabanı düzensiz, çürümüş doku kalıntılarıyla kaplı derin, yuvarlak bir boşluktur;
- Granülasyon dokusunun oluşumuyla yara izinin oluştuğu aşama.
Diş eti iltihabı, yutağın arka duvarında, bademciklerde, yumuşak damakta yerleşerek doku defekti oluşturabilir.
Yumuşak damak sakızı bir yarım küre şeklindedir, hızla ülserleşir ve uvulanın tabanında yumuşak damağın yuvarlak, delinmiş bir deliğini bırakır ve sıklıkla onu da tahrip eder. Bu durumda açık burun konuşması ve buruna sıvı gıda girişi meydana gelir. Sert damak sakızı daha yavaş gelişir ve palatin kemiklerinin tahribine yol açarak burun boşluğuna geniş bir geçit bırakır. Palatin bademciklerinin yenilgisi, çevre dokuların yakalanması ve ardından farenksin önemli skatrisyel deformasyonuyla tamamen tahribatına yol açar. Üçüncül dönemde, spesifik adenopati yoktur, ancak bölgesel lenfadenit meydana gelirse, farenksin etkilenen bölgelerinin sekonder enfeksiyonunu gösterir.
Sert ve yumuşak damak sakızı çoğunlukla yaygın bir infiltrat şeklinde, daha az sıklıkla sınırlı bir gummatöz tümör şeklinde bulunur. Gumatöz infiltrat oluşumu süreci, yumuşak damağın kalınlaşması ve sıkışmasıyla fark edilmeden ve ağrısız bir şekilde başlar, bu da hareket kabiliyetini kaybeder, sertleşir ve "L" sesini telaffuz ederken tipik bir hareketle yanıt vermez. İnfiltrat mavimsi-kırmızı bir renk alır ve değişmemiş mukoza zarının geri kalanının arka planında açıkça öne çıkar. Daha sonra, yumuşak damak sakızı derin, keskin bir şekilde tanımlanmış ülserler ve perforasyonların oluşumuyla hızla parçalanır. Sert damak kemiklerinde hasar, yaygın veya sınırlı sifilitik osteoperiostitis şeklinde meydana gelir ve kemik dokusunun nekrozuna ve erimesine ve damağın delinmesine yol açar. Yumuşak ve sert damakta oluşan yıkıcı değişiklikler başta yutma bozuklukları, açık burun konuşması ve yumuşak damağın kilitleme fonksiyonunun bozulması olmak üzere bir dizi fonksiyonel bozukluğa yol açar.
Zamanında tedavi edilmezse, farenksin yumuşak dokularında ve kemik oluşumlarında daha fazla tahribat meydana gelir: burun boşluğunun tabanı, palatin bademcikleri, palatin kemerleri, dil kökü vb.'nin tamamen tahribatı. Nekrotik süreçle büyük damarların (örneğin, lingual arter, iç ve dış karotis, yükselen palatin arterleri ve tonsiller arter) yakalanması nefrotik, genellikle ölümcül kanamaya yol açar.
Gumatöz ülseratif lezyonların iyileşmesinden sonra, farinks, farenks ve yumuşak damak duvarları arasında çeşitli yönlerde yoğun skarlar ve yapışıklıklar oluşur ve bunlar sıklıkla faringeal stenoza veya tam atrezisine yol açarak daha fazla plastik cerrahi müdahalesi gerektiren brüt fonksiyonel bozukluklara neden olur. Farinksin arka duvarında oluşan derin ülserlerden sonraki skarlar karakteristik bir yıldız şeklindedir ve şiddetli atrofik farenjit gelişimine neden olur. Yumuşak damağın farenksin arka duvarıyla füzyonu, orofarenksin nazofarenksten kısmen veya tamamen ayrılmasına yol açar ve bunun sonucunda burun solunumu, yutma ve kapalı burun tınısı şeklinde disfoni bozulur. İşitme tüpünün nazofarenks açıklığı bölgesinde skarların oluşması, fonksiyonunun bozulmasına ve buna bağlı işitme bozukluklarına neden olur.
Yaygın sifilitik form, sifilisin üçüncül dönemindeki faringeal lezyonların en yaygın formudur. Gelişimlerinin çeşitli aşamalarında olan farinksin çoklu lezyonları ve ardından çoklu sikatrisyel süreçlerle karakterizedir. Başlangıç aşamasında, bu form, ileri laringeal tüberküloz formları olan hastalarda gözlenen granülomatöz hipertrofik farenjit veya Isambert hastalığı ile karıştırılabilir. Bu form, vücut sıcaklığında artış ve bölgesel lenfadenit ile ortaya çıkar. Daha yaygın bir sifilitik ülser, servikal lenf düğümlerine erken metastazın gözlendiği faringeal karsinom ile karıştırılabilir.
Farenks sifilizinin erken formu (Syphylis tubero-ulcerosa serpiginosa) çok nadir görülür ve sekonder ve tersiyer sifilizin karakteristiği olan sifilizlerin aynı anda ortaya çıkmasıyla karakterizedir; bu durumda esas olarak küçük dilin kenarı ve yumuşak damak boyunca yerleşmiş, geniş, sürünen, sığ bir ülser oluşur.
Yukarıda sayılan tüm farenks sifiliz formları, yutma eyleminde ve ses ve konuşma oluşumunda belirgin fonksiyonel bozukluklara yol açan yaygın skatrisyel değişiklikler bırakır.
Neleri incelemek gerekiyor?
Nasıl muayene edilir?
Hangi testlere ihtiyaç var?
Kim iletişim kuracak?
Boğaz sifilizinin tedavisi
Farenks sifilizinin tedavisi, Ukrayna Sağlık Bakanlığı'nın onayladığı talimatlara uygun olarak, özel yöntemler kullanılarak Dermatovenereoloji bölümünde genel spesifik tedavi ile birlikte gerçekleştirilir.
Farenks sifilizinin prognozu
Taze sifiliz formlarının prognozu ve zamanında tedavisi yaşam için elverişlidir, ancak özellikle sifilitik enfeksiyon tarafından doğrudan hasara uğrayan sinir sistemi ve iç organlar olmak üzere birçok hayati fonksiyon üzerindeki sonuçları, hastalarda ciddi sakatlığa ve erken ölüme yol açabilir.


 [
[