
Tüm iLive içeriği tıbbi olarak incelenir veya mümkün olduğu kadar gerçek doğruluğu sağlamak için kontrol edilir.
Sıkı kaynak bulma kurallarımız var ve yalnızca saygın medya sitelerine, akademik araştırma kurumlarına ve mümkün olduğunda tıbbi olarak meslektaş gözden geçirme çalışmalarına bağlanıyoruz. Parantez içindeki sayıların ([1], [2], vb.) Bu çalışmalara tıklanabilir bağlantılar olduğunu unutmayın.
İçeriğimizin herhangi birinin yanlış, güncel değil veya başka türlü sorgulanabilir olduğunu düşünüyorsanız, lütfen onu seçin ve Ctrl + Enter tuşlarına basın.
Akut ve kronik nefrotik sendrom
Makalenin tıp uzmanı
Son inceleme: 04.07.2025
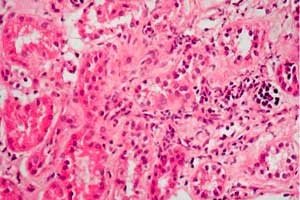
Hastanın böbrekleri etkilenmişse ve ödem ortaya çıkmışsa ve teşhis proteinüri, elektrolit, protein ve yağ metabolizması bozukluklarının varlığını belirlerse, doktor "nefrotik sendrom" teşhisi koyabilir - bu terim tıpta yaklaşık 70 yıldır kullanılmaktadır. Daha önce hastalığa nefroz veya lipoid nefroz deniyordu.
Nefrotik sendrom sıklıkla böbreklerdeki inflamatuar süreçlerin bir sonucu olarak ve ayrıca otoimmün nitelikte olanlar da dahil olmak üzere diğer karmaşık patolojilerin arka planında gelişir.
Nefrotik Sendrom Tanımı: Nedir?
Düşündüğümüz hastalık, semptomların bir kompleksidir, idrarla önemli miktarda günlük protein atılımının olduğu patolojik bir durumdur (3,5 g/1,73 m²'den fazla). Patoloji ayrıca hipoalbuminüri, lipidüri, hiperlipidemi ve ödem ile karakterizedir.
Sağlıklı insanlarda böbrekler yoluyla günlük fizyolojik protein atılımı 150 mg'dan azdır (genellikle yaklaşık 50 mg). Bu tür proteinler plazma albüminleri, enzim ve hormonal maddeler, immünoglobulinler ve renal glikoprotein ile temsil edilir.
Nefrotik patolojide hipoalbüminüri, disproteinemi, hiperlipidemi, lipidüri gibi bozuklukların yanı sıra yüzde, boşluklarda ve vücudun genelinde belirgin ödem saptanır.
Nefrotik sendrom, hastalığın etyolojisine bağlı olarak birincil ve ikincil tiplere ayrılır. Birincil tip, diğer böbrek hastalıklarının arka planında gelişirse söz konusudur. İkincil tip biraz daha az sıklıkla teşhis edilir: gelişimi diğer hastalıkların "müdahalesi" ile ilişkilidir (kollajenozlar, romatizma, hemorajik vaskülit, kronik pürülan-inflamatuar süreçler, enfeksiyonlar, tümörler, alerjiler, vb.).
Nedenler nefrotik sendrom
Nefrotik sendromun nedenleri çeşitlidir, ancak hastalık çoğunlukla akut veya kronik glomerülonefritin bir sonucu olarak gelişir. İstatistikler, glomerülonefrit ile vakaların yaklaşık %75'inde komplikasyonların meydana geldiğini göstermektedir.
Diğer yaygın faktörler şunlardır:
- birincil amiloidoz;
- hipernefroma;
- Gebelikte nefropati.
Sekonder nefrotik sendrom aşağıdaki durumlarda gelişir:
- şeker hastalığı;
- bulaşıcı patolojiler (sıtma, frengi, tüberküloz gibi);
- otoimmün hastalıklar (sistemik lupus eritematozus, sistemik skleroderma, romatoid artrit);
- alerjik süreçler;
- periarterit;
- septik endokardit;
- hemorajik vaskülit;
- lenfogranülomatozis;
- şiddetli zehirlenme;
- kötü huylu süreçler;
- böbrek venlerini ve inferior vena kavayı etkileyen trombotik komplikasyonlar;
- Kemoterapi de dahil olmak üzere çeşitli ilaçlarla sık ve uzun süreli tedavi.
Nedeni belirlenemeyen bu tür nefrotik hastalık gelişimine idiyopatik denir. Çoğunlukla çocuklarda görülür.
Risk faktörleri
Nefrotik sendromun gelişimi aşağıdaki risk faktörleri tarafından tetiklenebilir:
- steroid olmayan antiinflamatuar ilaçlarla (asetilsalisilik asit, voltaren) uzun süreli veya düzenli tedavi;
- sık ve uzun süreli antibiyotik tedavisi;
- bulaşıcı hastalıklar (tüberküloz, frengi, sıtma, hepatit B ve C, insan immün yetmezlik virüsü);
- alerjik süreçler;
- otoimmün süreçler;
- Endokrin hastalıkları (tiroid hastalığı, diyabet vb.)
Patogenez
Bugün, nefrotik semptom kompleksinin gelişimini muhtemelen açıklayan bir takım teoriler var. Hastalığın immünolojik kavramı en akla yatkın olarak kabul edilir. Kanıtı, vücutlarında alerjik ve otoimmün süreçleri olan kişilerde patolojinin sık gelişmesidir. Bu teori ayrıca immünosüpresanlar kullanımı ile başarılı tedavi yüzdesi ile de doğrulanmıştır. Nefrotik sendromun gelişimi sırasında, iç ve dış antijenler ve antikorlar arasındaki ilişkinin bir sonucu olan kanda bağışıklık kompleksleri oluşur.
Oluşan bağışıklık kompleksleri böbreklerin içine yerleşebilir ve bu da bir yanıt inflamatuar sürecine neden olur. Glomerüllerin kılcal ağında mikrosirkülasyon bozuklukları meydana gelir ve damarlar içindeki pıhtılaşma artar.
Glomerüler filtrasyon, geçirgenlikteki değişiklikler nedeniyle bozulur. Sonuç olarak, protein metabolizması süreçleri bozulur: protein idrara girer ve vücudu terk eder. Artan protein atılımı hipoproteinemiye, hiperlipidemiye vb. neden olur.
Nefrotik sendromda organın görünümü de değişir: böbrek hacim olarak büyür, öz bölgesi renk değiştirir ve kırmızımsı bir renk alır, kabuk ise grileşir.
Patofizyoloji
Proteinin idrarla atılması, kılcal damar ağının endotel hücrelerini, glomerüler bazal membranı etkileyen bozukluklar sonucu meydana gelir; yani, plazma proteinini normalde seçici olarak, kesinlikle belirli bir hacim ve kütleye göre filtreleyen yapılardır.
Listelenen yapılarda hasar süreci, primer glomerüler lezyonlarda zayıf bir şekilde anlaşılamamıştır. Muhtemelen, T-lenfositler, tanımlanmamış immünojenlerin ve sitokinlerin ortaya çıkmasına yanıt veren, dolaşımdaki geçirgenlik faktörünü aşırı derecede salgılamaya veya inhibitör geçirgenlik faktörünün üretimini baskılamaya başlar. Diğer olası faktörler arasında, yarık glomerüler diyaframı oluşturan proteinlerin kalıtsal anomalileri göz ardı edilemez.
Belirtiler nefrotik sendrom
Klinik bulgular büyük ölçüde patolojinin altta yatan nedenine bağlıdır.
İlk başlıca belirtiler ödem, artan kansızlık, genel sağlık durumunun bozulması ve oligüri yönünde diürez bozukluğudur.
Nefrotik sendromun genel tablosu aşağıdaki belirtilerle kendini gösterir:
- bulanık idrar, günlük idrar hacminde ani azalma;
- orta şiddetten çok şiddetliye kadar değişen derecelerde şişlik;
- güç kaybı, artan yorgunluk hissi;
- iştahsızlık, susuzluk, cilt ve mukoza zarlarında kuruluk;
- nadiren (örneğin asit varlığında) – mide bulantısı, ishal, karın rahatsızlığı;
- Başta ve alt sırtta sık görülen ağrı;
- kas krampları ve ağrıları (uzun süreli nefrotik sendromlu hastalarda);
- dispne (asit ve/veya hidroperikardit nedeniyle);
- ilgisizlik, hareket kabiliyetinin kaybı;
- soluk cilt, cilt, tırnak, saç durumunun bozulması;
- kalp atış hızının artması;
- dilin yüzeyinde kalın bir tabakanın ortaya çıkması, karın bölgesinin boyutunda artış;
- kan pıhtılaşmasının arttığına dair belirtiler.
Nefrotik sendrom farklı hızlarda gelişebilir - hem kademeli hem de hızlı. Ek olarak, hastalığın saf ve karışık seyri arasında bir ayrım yapılır. Fark, yüksek tansiyon ve hematürinin ek varlığında yatmaktadır.
- Nefrotik sendromdaki ödem farklı şekillerde ifade edilebilir, ancak her zaman mevcuttur. Başlangıçta, sıvı yüz dokularında birikir - gözlerin altında, yanaklarda, alında ve alt çenede. Bu semptoma "nefrotik yüz" denir. Zamanla, sıvı birikimi diğer dokulara yayılır - ekstremitelerin şişmesi, alt sırt görülür, asit, hidroperikardiyum, hidrotoraks gelişir. Şiddetli vakalarda, anasarca gelişir - vücudun bir bütün olarak şişmesi.
Nefrotik sendromda ödem mekanizması farklı olabilir. Örneğin, ödem genellikle kan dolaşımındaki sodyum klorür içeriğinin artmasıyla tetiklenir. Vücutta aşırı sıvı hacmiyle, nem damar duvarından bitişik dokulara nüfuz etmeye başlar. Ek olarak, nefrotik sendroma idrarla artan albümin kaybı eşlik eder ve bu da onkotik basınçta dengesizliğe yol açar. Sonuç olarak, nem dokulara ek bir kuvvetle çıkar.
- Nefrotik sendromda oligüri tehlikelidir çünkü böbrek yetmezliği gibi bir komplikasyonun gelişmesine neden olabilir. Hastalarda günlük idrar hacmi 700-800 ml veya daha az olabilir. Aynı zamanda önemli ölçüde daha fazla protein, lipit, patojenik mikroorganizma içerir ve bazen kan bulunur (örneğin, glomerülonefrit ve sistemik lupus eritematozusta).
- Nefrotik sendromda asit, şiddetli bir patoloji seyrinin arka planında gözlenir. Sıvı sadece dokularda değil, aynı zamanda vücut boşluklarında da birikir - özellikle karın boşluğunda. Perikardiyal ve plevral boşluklarda nem birikmesiyle eş zamanlı asit oluşumu, vücutta yaygın (yaygın) ödemin yakın zamanda ortaya çıktığını gösterir. Böyle bir durumda, genel su toplaması veya anasarca gelişiminden bahsederler.
- Nefrotik sendromda arteriyel hipertansiyon temel veya zorunlu bir semptom değildir. Nefrotik sendromun karma seyrinde kan basıncı göstergeleri artabilir - örneğin, glomerülonefrit veya sistemik hastalıklarda.
Erişkinlerde nefrotik sendrom
Yetişkinler nefrotik sendromdan çoğunlukla 30-40 yaşlarında muzdariptir. Patoloji çoğunlukla önceki glomerülonefrit, piyelonefrit, primer amiloidoz, hipernefroma veya gebelik sırasında nefropati sonucu olarak fark edilir.
Sekonder nefrotik sendrom böbrek hasarıyla doğrudan ilişkili değildir ve kollajenozlar, romatizmal patolojiler, vücuttaki pürülan süreçler, enfeksiyöz ve paraziter hastalıkların etkisi altında ortaya çıkar.
Nefrotik sendrom kadınlarda ve erkeklerde yaklaşık olarak aynı sıklıkta gelişir. Çoğu durumda hastalık tek bir "senaryoya" göre kendini gösterir, başlıca semptom günde 3,0 g'ın üzerinde proteinüri olup bazen 10-15 g'a veya daha fazlasına ulaşır. İdrarda atılan proteinin %85'ine kadarı albümindir.
Hiperkolesterolemi ayrıca 26 mmol/litre veya daha fazla maksimum seviyeye ulaşabilir. Ancak tıp, kolesterol seviyelerinin üst normal sınırlar içinde olduğu vakaları da açıklar.
Şişlik ise hastaların çoğunda görüldüğü için oldukça spesifik bir belirti olarak değerlendirilir.
Çocuklarda nefrotik sendrom
Çocukların büyük çoğunluğunda nefrotik sendrom idiyopatiktir. Minimal bozukluklarla ortaya çıkan bu hastalık durumunun patogenezi henüz tam olarak incelenmemiştir. Muhtemelen, dolaşım faktörlerinin glomerüllerin kılcal ağları üzerindeki etkisi nedeniyle plazma proteini için glomerüler geçirgenlikte bir artış vardır ve bu da podositlerin uzantıları arasındaki diyaframlarda hasara neden olur. Muhtemelen, aktif T-katiller, glomerüllerin plazma proteinlerine göre penetrasyon yeteneğini etkileyen lenfokinler salgılar ve bu da proteinüriye yol açar.
Çocuklarda ilk klinik bulgular, giderek daha fazla dokuyu etkileyen, yavaş yavaş veya yoğun bir şekilde ortaya çıkabilen şişliktir.
Çocukluk çağında nefrotik sendromun prognozu, glukokortikosteroidler ve immünosüpresanlarla tedaviye verilen cevaba bağlıdır. Steroide duyarlı nefrotik sendromda, renal fonksiyonda bozulma olmaksızın vakaların %95'inde remisyon elde edilir.
Steroide dirençli varyant kronik böbrek yetmezliğinin terminal aşamasına (5-10 yıl içinde) ilerleyebilir.
Aşamaları
- Akut nefrotik sendrom, sabahları yüzde oluşan ve akşamları alt ekstremitelere "düşen" şişlik ile karakterizedir. Bulanıklık ve idrar miktarında azalma da görülür. Hastalar güçsüzlük, ilgisizlik, baş ağrısından şikayet ederler. Semptomlar keskin bir şekilde ortaya çıkmazsa, ancak kademeli olarak artarsa, hastalığın subakut seyrinden bahsederler.
- Kronik nefrotik sendrom, patolojinin ana belirtileri ortaya çıktığında ve sonra kaybolduğunda teşhis edilir (genellikle farklı zaman aralıklarıyla - yani, bir alevlenme birkaç ayda bir veya altı ayda bir gerçekleşebilir). Alevlenme döneminin klinik tablosu akut nefrotik sendromun semptomlarına benzer. Düzenli tekrarlarla, hastalığın kronik tekrarlayan bir forma geçişinden bahsederler.
Formlar
Nefrotik sendrom genellikle birincil ve ikincil tiplere ayrılır (bunu yukarıda zaten yazdık). Ancak hastalığın genel anlayışını genişletmek için mevcut diğer patoloji tiplerine de dikkat etmek gerekir.
- Konjenital nefrotik sendrom, bir bebekte 3 aylık olmadan önce gelişen bir patolojidir. Konjenital hastalık birincil (genetik olarak belirlenen sendrom) veya ikincil (sitomegalovirüs, toksoplazmoz, sifiliz, tüberküloz, HIV, renal ven trombozu gibi konjenital patolojilerin arka planında) olabilir. Birincil sendrom, bebeğin hayatının ilk gününden itibaren kendini tam anlamıyla gösteren otozomal resesif kalıtsal bir patolojiyi ifade eder. Şiddetli proteinüri ve böbrek yetmezliğinin gelişmesiyle, birkaç ay içinde yüksek bir ölüm riski vardır.
- İdiyopatik nefrotik sendrom, vakaların %90'ında çocuklarda teşhis edilen bir patolojidir. İdiyopatik patolojinin birkaç histolojik formu vardır: minimal değişiklik hastalığı, mezanjiyal proliferasyon ve fokal segmental glomeruloskleroz. Minimal değişiklik hastalığı, vakaların %95'inde hastaların tamamen iyileşmesiyle sonuçlanır. Mezanjiyal proliferasyonda, vakaların %5'inde mezanjiyal hücrelerin ve matriksin diffüz proliferasyonu görülür. Aynı durum fokal segmental glomerulosklerozda da görülür, ancak tabloya segmental doku skarlaşması da eklenir. İdiyopatik nefrotik sendrom her yaşta, çoğunlukla 2-6 yaşlarında görülür. Küçük bir enfeksiyon veya hafif alerji, hatta bir böcek ısırığı bile provoke edici bir faktör olabilir.
- Glomerülonefritteki nefrotik sendrom vakaların yaklaşık %75'inde gelişir. Hastalığın gelişiminin glomerüllerin inflamatuar patolojisinin bir komplikasyonu olduğu söylenebilir. Hastalığın seyrinin varyantına göre aşağıdakiler ayırt edilir:
- nefrotik sendromlu akut glomerülonefrit (üç aydan az sürer);
- subakut glomerülonefrit (üç ila 12 ay sürer);
- Nefrotik sendromlu kronik glomerülonefrit (Belirtiler bir yıl boyunca artar, böbrek yetmezliği gelişme riski yüksektir).
- Amiloidozdaki nefrotik sendrom, protein-karbonhidrat metabolizmasının bozulduğu ve amiloidin böbrek dokularına biriktiği sistemik amiloidozun tezahürlerinden biridir - organın işlevselliğinde bozukluğa neden olan karmaşık bir polisakkarit-protein bileşiği. Amiloidozun seyri her zaman nefrotik sendromun gelişimi ve daha sonra kronik bir böbrek yetmezliği formuna geçişle ilişkilidir.
- Nefrotik ödem sendromu, üç zorunlu bileşenin varlığında teşhis edilir: damar duvarlarının geçirgenliğindeki değişiklikler, sodyum tutulumu ve kanın onkotik basıncında azalma. Böyle bir sendromun patogenezi, sodyum-su homeostazının korunmasını düzenleyen çeşitli vücut sistemlerinin aktivitesinin oranı tarafından belirlenir.
- Fin tipi nefrotik sendrom, yenidoğan döneminden üç aya kadar tespit edilen otozomal resesif bir konjenital patoloji türüdür. Histoloji, nefronun proksimal kısımlarında belirgin zincir genişlemeleri ve diğer değişikliklerin yanı sıra çapı artmış birçok glomeruli ve fetal glomeruli ortaya koymaktadır. Bu patolojinin nedeni bir gen mutasyonudur (gen NPHS1). Bu terimin kullanımı, Finlandiya'da bu hastalığın yüksek insidansıyla açıklanmaktadır.
- Tam patoloji türü, bu hastalık için tipik olan tam bir semptom seti ile karakterize edilir. Eksik nefrotik sendrom, herhangi bir tipik belirtinin yokluğu ile birlikte görülür - örneğin, belirgin proteinüri, küçük ödem ile teşhis edilir.
- Diabetes mellitus'taki nefrotik sendrom, diyabetik nefropatinin arka planında gelişir. Bu patolojik durum hasta için çok tehlikeli kabul edilir ve birkaç aşamadan oluşur: mikroalbuminüri, proteinüri ve kronik böbrek yetmezliğinin terminal aşaması. Bu vakada nefrotik semptom kompleksinin gelişimi, genellikle diabetes mellitus'un uzun vadeli seyri sırasında ortaya çıkan değişiklikler ve bozukluklardan kaynaklanır.
- İnfantil nefrotik sendrom, hastalığın 1 yaşın altındaki çocuklarda görüldüğü anlamına gelen pediatrik bir terimdir.
- SLE'deki nefrotik sendrom, hastalığın en tehlikeli ve prognostik açıdan önemli belirtilerinden biri olan lupus nefriti adı verilen hastalığın gelişmesiyle oluşur. Hastalığın ortaya çıkış mekanizması, immün kompleks varyantlarına atıfta bulunur. Antikorların DNA'ya ve diğer otoantikorlara böbrek glomerüllerinin bazal membranına bağlanması, tamamlayıcının uyarılmasına ve glomerüllere inflamatuar yapıların alınmasına yol açar.
- Hematürili nefrotik sendrom, hastalığın klasik seyrinin varyantlarına ait değildir. Ağrılı duruma idrarda kan görünümü eşlik ediyorsa, karışık bir patoloji biçiminden bahsederler.
Prednizolon tedavisinin genel kabul görmüş seyrine vücudun verdiği cevaba göre nefrotik sendrom, steroide duyarlı ve steroide dirençli formlar olarak ikiye ayrılır.
Steroide duyarlı sendrom, tedavinin başlangıcından itibaren 2-4 hafta (daha az sıklıkla - 6-8 hafta) içinde remisyonun başlamasıyla karakterizedir. Buna karşılık, steroide duyarlı form alt kategorilere ayrılır:
- tekrarlamayan tip (uzun süreli tam remisyon);
- seyrek tekrarlayan tip (tekrarlamalar altı ayda iki kereden az görülür);
- sık tekrarlayan tip (altı ay içinde en az iki kez tekrarlamalar görülür);
- steroid bağımlı nefrotik sendrom (hastalığın tekrarlaması, prednizolon dozunun azaltılması zemininde veya ilacın kesilmesinden en geç iki hafta sonra görülür);
- Geç duyarlı varyant (Remisyon, steroid kullanımına başlandıktan 8-12 hafta sonra ortaya çıkar.
Steroid dirençli nefrotik sendrom, prednizolon tedavisinin tam 2 ay sürmesi durumunda vücudun remisyon şeklinde yanıt vermediği bir hastalık seyridir.
Komplikasyonlar ve sonuçları
Nefrotik sendromla vücutta çeşitli patolojik değişiklikler meydana gelir. Uzun süreli varoluşta, olumsuz sonuçların gelişmesine yol açabilirler, örneğin:
- Bulaşıcı komplikasyonlar hem zayıflamış bağışıklığın hem de organizmanın patojenik duyarlılığının artmasının bir sonucudur. Hastalık riski, idrarla immünoglobulin kaybı, protein eksikliği ve immünosüpresan kullanımı gibi faktörlerle artar. Bulaşıcı komplikasyonlar streptokok, pnömokok enfeksiyonları ve diğer gram (-) bakteriler tarafından tetiklenebilir. Pnömoni, sepsis ve peritonit gibi patolojilerin en sık kaydedilen gelişimi.
- Yağ metabolizması bozuklukları, aterosklerotik değişiklikler, miyokard enfarktüsü - bu komplikasyonlar genellikle kandaki kolesterol seviyesinin artması, karaciğer protein sentezinin hızlanması ve kandaki lipaz içeriğinin azalmasıyla tetiklenir.
- Kalsiyum metabolizması bozuklukları ise kemik yoğunluğunda azalmaya, kemik yapısında değişikliklere neden olur ve bu da birçok sorunla doludur. Muhtemelen bu komplikasyon, idrarda D vitamini bağlayıcı proteinin kaybı, kalsiyum emiliminde bozulma ve ayrıca steroidlerle yoğun tedavi nedeniyle tetiklenir.
- Trombotik komplikasyonlar sıklıkla nefrotik sendromlu hastalarda teşhis edilir. Artan pıhtılaşma, idrarda antikoagülan proteinler profibrinolizin ve antitrombin III'ün kaybıyla açıklanır. Aynı zamanda, kan kalınlaştırıcı faktörlerde bir artış vardır. Bu komplikasyondan kaçınmak için doktorlar, nefrotik patolojinin geliştiği andan itibaren ilk altı ay boyunca antikoagülan almayı önermektedir.
- Dolaşımdaki kan hacimlerindeki azalma, hipoalbüminemi ve onkotik plazma basıncındaki azalma zemininde meydana gelir. Komplikasyon, serum albümin içeriği 1,5 g/dl'nin altına düştüğünde gelişir.
Bunlar arasında daha az sıklıkla görülen nefrotik sendrom, hipertansiyon ve demir eksikliği anemisi sonuçları da sayılabilir.
Nefrotik sendromun nüksetmesi hastalığın steroide bağımlı formunda gelişebilir. Hastalığın tekrarlayan ataklarını önlemek için hastalar detaylı bir muayeneden geçer ve tüm mevcut seçenekleri göz önünde bulundurarak tedaviyi dikkatlice seçerler. Nüksetme sıklığı hastalığın ciddiyetine ve hastanın vücudunun genel durumuna bağlıdır.
Teşhis nefrotik sendrom
Nefrotik sendromun başlıca tanı kriterleri klinik ve laboratuvar test verileridir:
- şiddetli proteinüri göstergelerinin varlığı (yetişkinlerde günde 3 g'dan fazla, çocuklarda günde 50 mg/kg'dan fazla);
- hipoalbuminemi düzeyleri 30 g/l'nin altındaysa ve disproteinemi varsa;
- değişen derecelerde şişlik (nispeten küçük şişlikten anasarkaya kadar);
- hiperlipidemi ve dislipidemi varlığı;
- aktif pıhtılaşma faktörleri;
- Fosfor ve kalsiyum metabolizmasında bozulma.
Sorgulama, muayene ve enstrümantal teşhis de zorunlu ve bilgilendiricidir. Muayene sırasında doktor genel şişlik, kuru cilt, dilde plak varlığı, pozitif Pasternatsky semptomu fark edebilir.
Tıbbi muayenenin yanı sıra bir sonraki adım, hem laboratuvar hem de enstrümantal tanı prosedürleri olmalıdır.
Laboratuvar testleri zorunlu kan ve idrar örneklemesini içerir:
Nefrotik sendrom için tam kan sayımı |
Hastalık, trombosit, lökosit ve ESH düzeylerinde artış, hemoglobin düzeylerinde ise azalma ile karakterizedir. |
Nefrotik sendrom için biyokimyasal kan testi |
Protein metabolizmasının kalitesi hipoproteinemi, hipoalbuminemi ve α-globulin miktarında artış ile karakterizedir. Ek olarak, kolesterol ve trigliserit seviyelerinde artış not edilir. Böbrek fonksiyon bozukluğunun belirtileri üre, ürik asit ve kreatinin düzeylerinde artıştır. Nefrotik semptom kompleksinin altında yatan neden glomerülonefrit ise, doktor inflamatuar bir sürecin belirtilerinin varlığına dikkat edecektir (artmış C-reaktif protein, artmış seromükoid düzeyleri, hiperfibrinojenemi). |
İmmünolojik kan testi |
Kan dolaşımında T ve B lenfositlerin, immün komplekslerin ve lupus hücrelerinin varlığının kaydedilmesini sağlar. |
Nefrotik sendromdaki hiperlipidemi böbrek yetmezliğinin gelişiminin ilk belirtisi olabilir, ancak her zaman değil: bazen sadece aterosklerozun varlığını veya hastanın beslenmesiyle ilgili belirli sorunları gösterir. Özel laboratuvar çalışmaları lipitlere ait fraksiyonları tespit etmemizi sağlar. Düşük yoğunluklu lipoproteinlerden, yüksek yoğunluklu lipoproteinlerden, toplam kolesterol ve trigliserit indeksinden bahsediyoruz.
Nefrotik sendromda hiperkolesterolemi sekonderdir. Sağlıklı bir kişide, yüksek kolesterol seviyeleri > 3,0 mmol/L (115 mg/dL) değerleri olarak tanımlanır. ESC/EAS kılavuzlarına göre, hiperkolesterolemiyi belirleyen kolesterol seviyesi için kılavuz yoktur. Bu nedenle, tedavi stratejisini belirleyen beş spesifik LDL-C seviyesi aralığı vardır.
Genel idrar analizi |
Hastalık silindirüri, hiperproteinüri ile karakterizedir. İdrarda eritrositler bulunabilir, özgül ağırlık artar. |
İdrarın bakteriyolojik muayenesi |
İdrarda bulunan bakterilerin (bakteriüri varlığında) tespit edilmesine yardımcı olur. |
Nechiporenko'ya göre test |
Silindir, lökosit ve eritrosit içeriğinde artış gözlenir. |
Zimnitsky testi |
Nefrotik semptom kompleksinin karakteristiği olan hiperisostenüri ve oligüriyi saptamaya olanak sağlar. |
Rehberg-Tareev testi |
Oligüri ve glomerüler filtrasyon bozukluğu izlenir. |
Proteinüri, genel idrar analizi sırasında belirlenir: protein miktarı genellikle 3,5 g/gün'ü aşar. İdrar bulanıktır, bu da protein, patojen mikroorganizmalar, yağlar ve mukusun varlığının ek kanıtı olarak hizmet eder.
Enstrümantal tanılama şunları içerir:
Böbrek biyopsisi |
Daha fazla mikroskopi için organ dokusu alınarak yapılır. Bu prosedür böbrek hasarını karakterize etmeyi sağlar. |
Böbreklerin ultrasonu |
Organların yapısını, boyutlarını, lokalizasyonunu, böbreklerin şeklini incelemeye, tümör süreçlerinin, kistlerin varlığını belirlemeye yardımcı olur. Ultrasonda nefrotik sendrom ayrıca asit varlığıyla da karakterizedir. |
Akciğer röntgeni |
Hastalıklar akciğer sistemi ve mediastende patolojik değişikliklerden oluşmaktadır. |
Dinamik sintigrafi |
Böbreklerden üreterler aracılığıyla mesaneye kadar olan idrar sıvısının akışını değerlendirmenizi sağlar. |
Ürografi |
Böbreklerin vücuda girdikten sonra özel kontrast maddeleri salgılama yeteneğine dayanan bir radyolojik prosedür. Nefrotik sendromun radyolojik belirtileri, organlardaki inflamatuar ve sklerotik süreçlerin oranına bağlı olan bozuklukların polimorfizmi ve asimetrisi olarak ifade edilebilir. |
Elektrokardiyografi |
Nefrotik patolojilerde vücuttaki elektrolit bozukluklarını değerlendirmek amacıyla yapılır. |
Ayırıcı tanı
Hastalığın gelişimine neden olabilen çeşitli glomerülopatiler arasında ayrım yapılır:
- Minimal değişiklik hastalığı (lipoit nefroz), pediatride idiyopatik nefrotik sendromun en sık görülen altta yatan nedenidir;
- Fokal segmental glomeruloskleroz, steroid dirençli nefrotik sendromun nadir görülen bir formudur;
- glomerülonefrit (hastalığın membranoproliferatif formu dahil);
- membranöz ve IgA nefropatisi.
Akut piyelonefrit, ani 38-39°C'ye sıcaklık artışı, ani güçsüzlük, mide bulantısı ve ödem ile karakterizedir. Silindirüri, proteinüri ve eritrositüri, piyelonefrite özgü semptomlar olarak kabul edilmez ve bu nedenle ayırıcı tanı için ilk belirleyici işaretler arasındadır.
Akut böbrek yetmezliği nefrotik sendromun bir komplikasyonu olarak gelişebilir. Bu nedenle, bozulmayı zamanında fark etmek ve hastaya uygun tıbbi bakım sağlamak çok önemlidir. ARF'nin gelişiminin ilk aşaması, kalp atış hızının artması, kan basıncının düşmesi, titreme ve vücut sıcaklığının artması ile karakterizedir. 1-2 gün sonra oligoanutria, mide bulantısı ve kusma görülür. Nefeste amonyak kokusu da karakteristiktir.
Kronik böbrek yetmezliği, hastalığın akut seyrinin bir sonucudur ve böbrek dokusunun kademeli nekrozu ile birlikte görülür. Kandaki azot metabolizması ürünlerinin miktarı artar, cilt sarımsı bir renk tonuyla kurur. Hastanın bağışıklığı keskin bir şekilde düşer: sık akut solunum yolu enfeksiyonları, bademcik iltihabı, farenjit karakteristiktir. Hastalık, durumun periyodik olarak iyileşmesi ve kötüleşmesi ile ilerler.
Nefrotik ve nefritik sendrom arasındaki farklar
İki semptom kompleksi vardır, isimleri sıklıkla karıştırılır: ancak bunlar böbreklerin glomerüllerinde inflamatuar bir sürecin arka planında gelişen tamamen farklı iki hastalıktır. Nefritik sendrom genellikle glomerüllerin otoimmün yapısal bir lezyonu tarafından tetiklenir. Bu duruma her durumda kan basıncında bir artış ve ayrıca idrar patolojisi belirtileri eşlik eder (idrar sendromu eritrositüri, 3.0-3.5 g / litreye kadar proteinüri, lökositüri, silindirüri gibi belirtilerle karakterizedir). Ödemin varlığı nefrotik sendromda olduğu gibi zorunlu değildir, ancak mevcut olabilirler - göz kapaklarının, ön kolların veya parmakların hafif şişmesi şeklinde.
Nefritik varyantta şişlik protein eksikliğinden değil, kanda sodyum tutulmasından kaynaklanır.
Kim iletişim kuracak?
Tedavi nefrotik sendrom
Nefrolog böbrek hastalığı ve nefrotik sendrom tedavisi olan hastaları tedavi eder. Kural olarak, hastalar hastalığın nedenini belirlemek, acil bakım sağlamak ve ayrıca komplikasyonlar ortaya çıktığında hastaneye yatırılır.
Nefrotik sendromun yönetimine ilişkin klinik kılavuzlar
Nefrotik sendrom, genellikle böbrek hastalığıyla ilişkili olan ve idrarda protein kaybına ve ödeme yol açan bir semptom ve klinik belirti kompleksidir. Nefrotik sendromun tedavisi ve yönetimi yakın tıbbi gözetim gerektirir ve aşağıdaki klinik yönergeleri içerebilir:
- Altta yatan hastalığın belirlenmesi ve tedavisi: Nefrotik sendrom, minimal değişiklik böbrek hastalığı, diabetes mellitus, bazal membran zarlarında yaygın değişikliklerle nefropati ve diğerleri gibi çeşitli böbrek hastalıkları nedeniyle ortaya çıkabilir. Altta yatan hastalığı belirlemek ve doğasına göre tedavi etmek önemlidir.
- Kan basıncı kontrolü: Nefrotik sendromlu hastaların çoğunda yüksek kan basıncı olabilir. Kan basıncı kontrolü ve gerekirse tedavi, protein kaybını azaltmaya ve böbrekleri korumaya yardımcı olabilir.
- Ödemin tedavisi: Ödem, nefrotik sendromun yaygın bir belirtisidir. Ödemin tedavisi tuz alımını sınırlamayı, diüretikleri kullanmayı ve diyet protein seviyelerini kontrol etmeyi içerebilir.
- Dislipideminin düzeltilmesi: Nefrotik sendromlu birçok hastanın kanında yüksek kolesterol ve trigliserit seviyeleri bulunur. Kardiyovasküler hastalık riskini azaltmak için hiperlipideminin tedavisi gerekebilir.
- Trombozun önlenmesi: Nefrotik sendromlu hastalarda kan pıhtısı geliştirme riski artar. Doktorunuz trombozu önlemek için antikoagülanlar veya antiplatelet ilaçlar reçete edebilir.
- Destekleyici bakım: Bazı durumlarda protein (albümin) replasman tedavisi veya bağışıklık modülatörleri gibi destekleyici bakıma ihtiyaç duyulabilir.
- Düzenli tıbbi takip: Nefrotik sendromlu hastalar, böbreklerinin durumunu ve tedavinin etkinliğini izlemek için düzenli olarak bir doktor tarafından muayene edilmeli ve takip edilmelidir.
Herhangi bir tıbbi rahatsızlıkta olduğu gibi, nefrotik sendromun tedavisi de her hastanın bireysel ihtiyaçlarına göre tedaviyi uyarlayabilen nitelikli bir sağlık uzmanının gözetimi altında yapılmalıdır.
Önleme
Nefrotik hastalığın gelişmesini önlemek için şu kurallara uymaya çalışmalısınız:
- Sıvı alımının optimal bir rejimini sürdürmek gerekir. Sade temiz su, yeşil çay, kuru meyve veya meyve kompostosu, kızılcık veya yaban mersini suyu içebilirsiniz. Düşük sıvı alımı, idrar sisteminde bakterilerin "düzelmesine" ve böbrek taşlarının oluşumuna yol açabilir.
- "Böbrek" otlarına dayalı bitki çaylarını periyodik olarak içmeniz tavsiye edilir: maydanoz, ayı üzümü, kızılcık yaprakları, ayı üzümü.
- Uygun mevsimde huş ağacı özsuyu, çilek, sebze ve meyvelerin (elma, salatalık, kabak, karpuz) tüketimine yeterli özeni göstermek gerekir.
- Bazı diyetler, özellikle katı mono-diyetler, normal böbrek fonksiyonuna müdahale edebilir. Böbreklerin hem sıvı hem de gıda açısından tam ve düzenli bir tedarike ihtiyacı vardır.
- Hipodinamik böbreklere zararlıdır. Bu yüzden mümkün olduğunca aktif bir yaşam tarzına sahip olmanız gerekir: yürüyüş yapın, yüzün, dans edin, bisiklete binin, vb.
Böbrek sorunlarının ilk belirtilerinde bir doktora görünmeniz gerekir: kendi kendinize ilaç kullanamazsınız (özellikle antibakteriyel ve diğer güçlü ilaçlarla). Yanlış tedavi, genellikle bir kişide ömür boyu kalan ciddi komplikasyonların gelişmesine yol açabilir.
Tahmin
Nefrotik sendromun prognozu hastalığın etiyolojisine bağlı olarak değişebilir. Semptom kompleksi tedavi edilebilir bir patolojinin (örneğin, bulaşıcı bir hastalık, bir tümör süreci, ilaç zehirlenmesi) sonucuysa tam bir iyileşme umulabilir. Bu, yaklaşık her iki çocuktan birinde görülür, ancak yetişkinlerde - çok daha az sıklıkla.
Belirli bir nefrotik hastalık vakası hormonal tedaviye veya immünosüpresif koşullara uygunsa nispeten olumlu bir prognoz tartışılabilir. Bazı hastalarda, patolojinin nükslerinin kendiliğinden kaybolması beş yıl içinde gözlenir.
Otoimmün süreçlerde ise ağırlıklı olarak palyatif tedavi uygulanır. Diyabetik nefrotik sendrom genellikle 4-5 yılda nihai sonuca yaklaşır.
Herhangi bir hastada prognoz, enfeksiyöz patolojilerin etkisi altında, yüksek kan basıncı ve vasküler tromboz zemininde değişebilir.
Böbrek yetmezliği ile komplike olan nefrotik sendromun seyri en olumsuz olanıdır: Son evre iki yıl içinde ortaya çıkabilir.


 [
[