
Tüm iLive içeriği tıbbi olarak incelenir veya mümkün olduğu kadar gerçek doğruluğu sağlamak için kontrol edilir.
Sıkı kaynak bulma kurallarımız var ve yalnızca saygın medya sitelerine, akademik araştırma kurumlarına ve mümkün olduğunda tıbbi olarak meslektaş gözden geçirme çalışmalarına bağlanıyoruz. Parantez içindeki sayıların ([1], [2], vb.) Bu çalışmalara tıklanabilir bağlantılar olduğunu unutmayın.
İçeriğimizin herhangi birinin yanlış, güncel değil veya başka türlü sorgulanabilir olduğunu düşünüyorsanız, lütfen onu seçin ve Ctrl + Enter tuşlarına basın.
Kemik osteokondropatisi
Makalenin tıp uzmanı
Son inceleme: 23.04.2024
Osteochondropathy, osteo-artiküler sistemin bir grup hastalığıdır. Bunlar, stres dokusu olan yerlerde süngerimsi kemik dokusu maddesinin marjinal kısmının aseptik subkondral enfarktüsü ile karakterize edilir.
Kemiklerde dejeneratif-distrofik işlemlerin başlıca türleri:
- Tübüler kemiklerin epifizeal uçları femur başı, II ve III metatarsal kemiklerin başı, klavikulaya ait suter ucudur.
- Süngerimsi kemikler - patella, ayak ve elin göbek kemiği, elin kemiği, omurun gövdesi, I metatarsophalangeal eklemin sesamoid kemiği.
- Kemik apofizleri - tibial tübrositite, kalkaneus tüberkülü, vertebral apofizler, kasık kemiği.
- Eklem yüzeylerine kısmi hasar - femur başı, femurun distal ucu, dirsek ve ayak bileği eklemleri, humerusun başı, radyal ve ulna kemikleri.
Aseptik kemik nekrozu birincil ve ikincildir:
- İlköğretim - çocukluk çağında gelişir, vasküler, yaş ve endokrin faktörlerinin etkisiyle ilişkilidir. Çocuklarda iskeletin hızlı büyüme hızı, iskelet sisteminin anayasal özellikleri, hastalığın gelişimi için önemli bir öneme sahiptir.
- İkincil (semptomatik) - altta yatan hastalığın komplikasyonu olarak işlev görür. Kemik iskemisi, vaskülit, dejeneratif ve metabolik bozukluklar, nörotrofik ve endokrin bozukluklar ve diğer patolojik süreçlerin arka planında gelişir.
Çoğu durumda, hastalık monoartiküler bir lezyona sahiptir. En sık femur, naviküler kemik, metatarsal kemiklerin başında lokalizedir. Nadiren, üst uzuvların falanjlarının epifizlerinin, lezyonlarının bilateral lezyonları ve kalkaneal yumruların bir lezyonu vardır.
Kemiklerin osteokondropatileri, egzersiz sırasında ağırlaştırılmış ve istirahatta azalmış lezyon bölgesinde belirgin acı duyumları ile karakterizedir. Kemiğin yaralanan kısmı travmatize olduğunda ortaya çıkan reaktif sinovit nedeniyle lokal ağrılı bir şişlik vardır. Genel refah içinde hafif bir bozulma da mümkündür.
Patolojik süreç, klinik ve tanısal belirtilerin aşamalı olarak ortadan kalkması ile uzun bir süreç ile karakterizedir. Teşhis için bir laboratuvar ve enstrümantal çalışma kompleksi kullanın. Tedavi, ilaç tedavisi, fizyoterapi, sınırlı fiziksel efordan oluşan bir seyirden oluşur. Ağır vakalarda ameliyat yapılır.
Ayağın osteokondropatisi
Ayağın kemiklerindeki dejeneratif distrofik süreç, en büyük mekanik strese maruz kalan süngerimsi kemiğin nekrozu ile ilişkilidir. Ayrıca, hastalık, apophysis tübüler kemiklere verilen hasar ile karakterizedir. Daha sık çocukluk ve ergenlik hastalarında teşhis edilir, yetişkinler çok nadir görülür.
Çoğu durumda, patoloji eklemlerin çalışmasını etkilemeden iyi huylu bir seyir izlemektedir. Hastalık kendini iyileştirme ile karakterizedir. Bu durumda, aseptik nekrozun varlığı sadece röntgen ve deforme artrozun varlığı ile değerlendirilebilir.
Hastalığın mekanizması tam olarak anlaşılmamıştır. En sık, çeşitli faktörlerin etkisiyle ortaya çıkan lokal vasküler bozukluklarla ilişkilidir: travma, enfeksiyon, konjenital ve metabolik bozukluklar.
Ayağın osteokonddropatisinin çeşitli şekilleri vardır:
- Naviküler kemiğin yenilgisi (Koehler hastalığı I) - genellikle 3-10 yaş arasındaki erkek çocuklarında gelişir. Hem tek taraflı hem de iki taraflı süreç mümkündür. Yetişkinlerde naviküler kemiğin nekrozu, Muller-Weiss sendromudur.
- Metatarsal kemiklerin başlarının aseptik nekrozu (Koehler hastalığı II) - bu hastalık şekli ayak lezyonlarının% 1'inden azında görülür. En sık rastlanan bayan hastalarda 10-20 yıl. Multipl nekroz durumunda, ayağın statik bir deformasyonu gözlenir: düzlem-valgus ve valgus deformitesi, enine ve uzunlamasına platypodia, displastik gelişme.
- İlk metatarsophalangeal eklemin (Renander-Muller hastalığı) sesamoid kemiğinin imhası, parmağın uzaması ve yürüme sırasında şiddetlenen ilk metatarsal kemiğin başındaki keskin ağrılar ile kendini gösteren 15-30 yaş arasındaki kadınlarda görülür. Radyolojik işaretler etkilenen kemiğin yapısındaki değişimi, parçalanmasını belirler.
- V metatarsal kemiğinin tübrosisitesinin yenilgisi - ilave kemikleşme noktalarından, kemikleşme ihlali nedeniyle gelişir. Röntgende, tüp cilalılığının, kalıcı apofizin veya eklenen Vesalius kemiğinin uyumsuz bir kırılması var. Hastalık ayak yükü artan çocuklarda teşhis edilir. Hastaların iç ayağı üzerinde artan bir yük ile bir topallama yürüyüşü vardır.
- Talusun osteokondrozunun kesilmesi - genellikle ayak bileği ekleminin travması nedeniyle oluşur. Patolojik süreç, talus bloğunun bölgesinde gerçekleşir ve aseptik iltihaplanma ile kendini gösterir. Röntgende, sağlıklı dokudan skleroz bölgesi ile ayrılmış, taraklı konturlu bir yıkım odağı vardır.
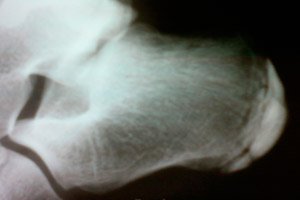
- Kalkaneal yumruda aseptik nekroz (Gaglund-Shinz hastalığı) - Kalkaneusun basıncı ve palpasyonu ile ağrı 7-14 yaş arası hastalarda ortaya çıkar. Hastalık periostitis veya bursit ile kendini gösterir, bacağın kaslarının atrofisi mümkündür. X-ışını, kalkaneusun apofizini, apofizin altındaki korteksin gevşemesini gösterir.
Yukarıdaki osteokondropatilerin tümü, birkaç gelişim evresinden geçer. Tedavi, hastalığın evresine, komplikasyonların varlığına ve hastanın özelliklerine bağlıdır. Konservatif tedavi en sık uygulanır, ancak özellikle ağır vakalarda cerrahi müdahale mümkündür.
Kalkaneusun osteochondropathy
Dejeneratif-nekrotik hastalığın bu şekli, çocuklarda yetişkinlerden daha sık teşhis edilir. Risk grubuna 7-9 yaş arası kız ve 9-11 yaş arası erkekler dahildir. Kalkaneusun osteokonddropatisi, profesyonel sporcuların ve düzenli olarak artan fiziksel efor sarf edenlerin karakteristik özelliğidir.
Schinz hastalığı, yani, kalkaneusun aseptik nekrozu, kemik dokusunun bozulmasından dolayı gelişir. Hastalığın ana nedenleri arasında şunlar vardır:
- Endokrin ve metabolik bozukluklar.
- Zayıf kalsiyum emilimi.
- Yaralanmalar ve artan fiziksel aktivite.
Hastalığın belirtileri evresine ve komplikasyonların varlığına bağlıdır. Bazılarında uzun süre yavaş yavaş ilerlerken, bazılarında akut ağrıya neden olur. Kemik dokusunun beslenmesinin bozulması, etkilenen bölgede şişlikle kendini gösterir, çarpıklık ve ayağın uzaması, palpe edilmeye çalışırken ağrı ile ilgili sorunlar vardır. Ayrıca, yerel vücut sıcaklığını artırmak, yürürken topallamak, Aşil tendonunun topuğun kemiğine bağlandığı yerde ağrı çekmek mümkündür.
Tanı radyografi, BT, MRG'den oluşmaktadır. X-ışını, apofiz ve fragmantasyonun yapısal modellerinin ihlal edildiğini gösterir, topuk kemiği ile apophysis arasındaki mesafeyi bozar. Ağrıyan bacağında, konturların pürüzlülüğü sağlıklıdan daha belirgindir. Ayırıcı tanılama yapmak zorunludur. Patoloji, kemiklerdeki benzer semptomlarla karşılaştırılır.
Tedavi, bir ilaç tedavisi sürecinden oluşur. Hastalara reçete kondrorotektörleri ve kalsiyum takviyeleri, analjezikler. Fizyoterapinin ağrıyı hafiflettiği ve rejeneratif süreçleri uyardığı gösterilmiştir. Etkilenen uzuvdaki yükü en aza indirmek ve doğru ayakkabıları seçmek de gereklidir.
Kalkaneal yumruda osteokondropati
Kalkaneal yumruda süngerimsi kemiğin yıkımı ve yavaş restorasyonu, ağırlıklı olarak 12-15 yaş arası kadın hastalarda görülür. Hastalık lezyonun bir veya iki taraflı doğasına sahip olabilir.
Kemiklerde dejeneratif sürecin nedenleri:
- Mikrotravmalar.
- Artan egzersiz.
- Endokrin, vasküler ve nötrofik faktörler.
Başlıca belirtileri şunlardır: yürürken şiddetli ağrı, etkilenen dokuların şişmesi, değişmiş yapı ve kas atrofisi. Tanı, bir dizi laboratuvar ve enstrümantal yöntemden oluşur. Farklılaşma kemik tüberkülozu, habis tümörler, bursit, periostit, osteomiyelit, enflamatuar lezyonlarla da gerçekleştirilir.
Tedavi konservatif yöntemlerle başlar. Etkilenen uzuv immobilizasyonu, anestezi, fizyoterapi, multivitamin kompleksleri alarak. Yukarıdaki yöntemler istenen terapötik sonucu getirmediyse, cerrahi müdahale belirtilir. Hastalığın tekrarını önlemeye yönelik önleyici tedbirlere özel dikkat gösterilmektedir.
Metatarsal kemiklerin osteokondropatisi
Metatarsi, ayağın bir parçası olan beş boru şeklinde kısa kemiktir. Dejeneratif-distrofik süreçlere maruz kalırlar. Alban Koehr'in hastalığı II veya metatarsal kemiklerin aseptik nekrozu genç kadınlarda daha yaygındır. Patolojinin gelişmesinin ana nedeni, yüksek topuklu ayakkabıların sık ve uzun süre giyilmesidir.
Ağrılı durum yavaş yavaş ilerleyerek, yürürken akut ağrıya neden olur. Ayakkabının değiştirilmesi ve bacaklardaki yükün azaltılması rahatsızlığı kolaylaştırır, ancak kemiklerin nekrozu, deforme edici artrozlara dönüşerek devam eder. X ışınlarında metatarsal kemiğin sıkıştırılmış bir başı ve parçalanması tespit edilir.
Çoğu durumda tedavi konservatiftir. Hastaların bacağındaki yükü, fizyoterapötik prosedürleri ve içgüdüsel destekleri taktığını göstermektedir. Ciddi durumlarda, geniş kemik büyümelerini gidermek için metatarsal kemiğin rezeksiyonu yapılır.
Metatarsal başın osteokondropatisi
Metatarsal kemik başının aseptik lezyonu en sık 12-18 yaş arası kadın hastalarda teşhis edilir. Vakaların% 10'unda nekroz birkaç metatarsal kemiği etkiler ve bilateral lezyonlar daha az görülür.
Hastalığın ana nedeni kemiğin yetersiz beslenmesidir. Bu, alt ekstremitelerde aşırı yüklenme nedeniyle düz ayağa (statik enine, boyuna) bağlı olarak, ayakkabı giymeyen veya yakın olmayan yaralanmalar nedeniyle meydana gelir. Doku yıkımı yavaş yavaş meydana gelir, bu yüzden semptomlar adım adım görülür. Bozukluk belirtileri şunlardır:
- Ayağı yüklerken ağrılı hisler.
- Hromota.
- Yumuşak ayakkabılar ve düz olmayan zeminlerde yalınayak yürümek mümkün değildir.
- Ayağın dorsumunda, lezyon düzeyinde, metatarsal kemik boyunca proksimal olarak uzanan hafif bir şişme vardır.
- Kafanın palpasyonu ağrılıdır.
- Başa bitişik parmağı kısaltmak.
- Metatarsophalangeal eklemin deformitesi ve içindeki hareketlerin kısıtlanması.
Tanıda radyografi, bilgisayarlı tomografi, manyetik rezonans görüntüleme. Ayrıca laboratuvar testleri ve diferansiyel teknikler de gösterilmiştir.
Hastalığın X-ışını belirtileri:
- İlk aşama, lezyonun kemik dokusunun yapısının hafif bir sıkışması ile ortaya çıkar.
- İkinci aşamada, metatarsal başın eklem yüzeyinin kalınlaşması ve kemik dokusunun yoğunluğunda bir artış vardır.
- Üçüncü aşama, parçalanma, yani nekrotik kemik dokusunun emilmesidir.
- Dördüncü aşama, deforme olmuş kemiğin yapısının restorasyonu ve parçalanma belirtilerinin kaybolmasıdır.
Farklılaşmada, hastalık bir metatarsal kafa kırığının komplikasyonları, enflamatuar süreçler, Deutscher hastalığı (mart kırığı) ile ilişkilidir.
Birinci ve ikinci aşamalarda, etkilenen uzuvun immobilizasyonu gösterilmiştir. Daha sonraki aşamalarda, ayağın enine ve boyuna kemerlerinin hesaplanmasıyla ortopedik bir iç taban giyilmesi gerekmektedir. Ayağın aşırı yüklenmesini de tamamen ortadan kaldırmalısınız. Ağrıyı azaltmak ve rejeneratif süreçleri uyarmak için fizyoterapi uygulanır.
Eğer konservatif tedavi beklenen sonucu vermediyse, ameliyat yapılır. Cerrahi müdahale, ağrıyı artıran ve normal ayakkabı giyilmesini engelleyen kemik büyümelerini gidermeyi amaçlar. Eklem hareketliliğini eski haline getirmek de mümkündür. Prognoz çoğu durumda olumludur. Başlatılan hastalık formları, ön ayak fonksiyonlarını ihlal eden artrozu deforme eder.
Naviküler kemiğin osteokondropatisi
Koehler hastalığı I nadiren teşhis edilir ve genellikle yaralanmalardan sonra. Bu patoloji 3-10 yaş ve üstü çocuklar için daha yaygındır. Naviküler kemiğin hem tek taraflı hem de bilateral aseptik nekrozu mümkündür. Hastalık yetişkinlerde tespit edilirse, o zaman bağımsız bir osteokondropatinin nosolojik formuna atıfta bulunur ve Muller-Weiss sendromu olarak adlandırılır.
Çocuklarda, hastalık naviküler kemiğin kemikleşme sürecinin ihlaliyle ortaya çıkar. Radyografide bu, aşağıdaki semptomlarla kendini gösterir:
- Etkilenen kemiğin yoğunluğunun artması.
- Ossifikasyon çekirdeğinin düzleştirilmesi.
- Naviküler kemiğin sagital doğrultuda parçalanması.
- Artan bütünleşik alan.
Ayağın arkasında şişlik ve ağrı iç kenarlarında belirir. Bu nedenle, hasta topallanır ve bir boğaz uzaması ilerler. Hastalık, düz ayağın, ayağın deformitelerinin ve parmakların arka planında ortaya çıkabilir. Farklılaşma, kırılma, enflamatuar bir süreç ve izole edilmiş bir tüberküloz lezyonu olasılığını dikkate alır.
Tedavi muhafazakardır. Etkilenen uzuvun immobilizasyonunu alçı yardımıyla yapmak gereklidir. Etkilenen dokulara kan dolaşımını artıran, uyuşturmayı iyileştiren ve iyileşmeyi teşvik eden fizyoterapi prosedürlerinin uygulanması zorunludur. Cerrahi müdahale yapılmaz. Kemik yapısının tam restorasyon süresi 1.5-2 yıl sürer.
Talusun Osteochondropathy
Suprateal veya ramus kemiği ayak bileğinin alt kısmını oluşturan bir kemiktir. % 60 eklem kıkırdağı ile kaplanmıştır ve vücut ağırlığının ayak yüzeyine aktarılmasından sorumludur. Kemik birkaç parçadan oluşur: blok, kafa, arka işlem.
Bu lokalizasyonun aseptik nekrozu nadir görülür, mobilite kısıtlılığı, sakatlık ile tehdit eder. Bu problem erkeklerin kadınlardan daha sıkça karşılaştığıdır. Hastaların ana yaş grubu 20-45 yıldır.
Dejeneratif-distrofik işlemlerin nedenleri:
- Kırık komplikasyonları.
- Dolaşım bozuklukları.
- Ayak bileği yaralanmaları.
- Artan egzersiz.
Hastalık yavaş bir seyir ile karakterizedir. Nekroz birkaç aşamadan geçer. Başlıca belirtileri lokal şişlik ve yürürken ağrıdır.
Tanı sürecinde kullanılan röntgen, BT, MRG, laboratuar testleri kompleksidir. X ışınlarında, sağlıklı kemikten sklerozla sınırlandırılmış hücresel yapıya sahip bir yıkım hücresi açıkça tanımlanmıştır. Ayrıca, lezyon üzerinde kilitleme plakasının bir çıkıntısı ve incelmesi vardır. Bu durumda, hem bir hem de iki yönlü süreç mümkündür.
Çoğu durumda tedavi konservatiftir. Hastalara kan dolaşımını iyileştirmek, kemik hücre yoğunluğunu iyileştirmek ve rejenerasyon işlemlerini teşvik etmek için ilaç ve fizyoterapi verilir. Tıbbi bakım için zamanında tedavi ile - prognoz olumludur.
Kalça eklemi osteokondropatisi
Legg-Calvet-Perthes hastalığı tüm ortopedik patolojilerin yaklaşık% 2'sini oluşturur. Çoğu zaman, 4-14 yaşlarında teşhis edilir. Aynı zamanda, erkek hastalar kadın hastalardan daha sık acı çekmektedir. Patolojik süreç iki taraflı olabilir, ancak tek taraflı nekroz lokalizasyonu daha yaygındır.
Kalça eklemi yaralanmasının nedenleri:
- Lomber omuriliğin miyelodisplazisi.
- Kalça eklemi iltihabı.
- Sıkma damarları ve dolaşım bozuklukları ile yaralanmalar.
- Bulaşıcı hastalıklar.
Dejeneratif sürecin erken aşamaları asemptomatiktir. Onlar ilerledikçe, kalça ve diz eklemlerinde ağrı ve lameness. Gelecekte, femur başının deformasyonu ve boğaz ekleminde hareket kısıtlaması vardır. Deformasyon lezyonun büyüklüğüne bağlıdır ve patolojinin sonucunu belirler.
MRG ile tanı koymak için kalça eklemlerinin ultrasonu ve radyografisi. Tedavi, yürüme bozukluklarını önlemek ve ağrıyı ortadan kaldırmak için kemiğin anatomik yapısını restore etmeyi amaçlar. Hastalara reçeteli ilaçlar, fizyoterapi, fizyoterapi uygulanır. Cerrahi tedavi, hastalığın ciddi biçimleri için endikedir. Operasyon uyluğa kan akışını iyileştirmeyi ve eklemdeki bozuklukların ortadan kaldırılmasını amaçlamaktadır. Tedavi süresi 3 ila 4 yıl sürer.
Femur osteokondropatisi
Perthes hastalığı, femur başı için kan beslemesinin, ayrıca aseptik nekrozu ile bozulduğu patolojik bir durumdur. Çocukluk çağında ve ergenlik döneminde 3 ila 14 yaş arasında görülür, en yaygın osteokondropatilerden biridir. Erkekler kızlardan daha sık hastalanır, ancak ikincisinde hastalık ciddi komplikasyonlara sahiptir.
Kemik yetersiz beslenme nedenleri ve faktörleri:
- Borsa ihlalleri.
- Dış faktörlerin etkisi.
- Yaralanmalar ve hasar.
- Myelodisplazi.
- Enflamatuar ve bulaşıcı hastalıklar.
- Ergenlikte hormonal değişiklikler.
- Kemik dokusu oluşumunda rol oynayan metabolik bozukluklar.
- Genetik yatkınlık.
- Kalça eklemi yapısının anomalileri.
Femurun aseptik nekrozu, gelişimin beş ana aşamasından geçer:
- Kanlanma bozukluğu ve nekroz merkezinin oluşumu.
- Yok edilen bölgede ölçü kırığı.
- Nekrotik dokunun emilmesi, femur boynunun kısalması.
- Lezyondaki bağ dokusunun çoğalması.
- Yeni kemiğin bağ dokusunun değiştirilmesi, kırık füzyon.
İlk aşamalarda, kalça eklemi bölgesinde bulunan yürüyüş sırasında hafif ağrılar meydana gelir. Diz eklemine veya tüm bacağın yakalanmasına rahatsızlık verilebilir. Hasta topallamaya başlar, podvolakivaya uzuv etkiledi. Başın daha fazla tahrip olması ve izlenim kırılması, keskin ağrılar ve şiddetli sarkıklıklara neden olur. Bu arka plana göre, hareketlilik sınırlıdır, hasta ayağı dışarı çıkaramaz, kalça eklemindeki fleksiyon ve ekstansiyon hareketleri sınırlanır. Distal kısımlarda vejetatif bozukluklar da var - soluk ve soğuk ayak, artan terleme.
Davranış radyografisi tanısı için, MR, BT. Tedavi, hastalığın evresine, komplikasyonlarına ve semptomlarına bağlıdır. Çoğu durumda, tedavi muhafazakardır. Ekstremite tamamen boşaltılması, kan dolaşımını iyileştirmek ve kemik dokusunun büyümesini teşvik etmek için ilaçlar alınması gösterilmiştir. Fizyoterapi, kas tonusunun korunmasında ve rejenerasyon sürecinin hızlandırılmasında eşit derecede etkilidir.
Femur başı osteokonddropatisi
Bu, dejeneratif-distrofik kemik hastalığının en yaygın biçimlerinden biridir. 5-12 yaş arası hastalarda ortaya çıkar. Tek taraflı lezyonlar en sık görülen, ancak bilateral patolojik süreç de mümkündür. Hastalığın ana nedenleri arasında dolaşım bozuklukları, yaralanmalar, geçmiş hastalıklar ve genetik yatkınlık vardır.
Hastalığın erken evrelerinde semptomlar bulanıklaşır. İlerlerken, yürürken, kas atrofisi, sarkıklık, etkilenen uzuvun 1-2 cm kısalması durumunda belirgin ağrı oluşur 6 ay sonra nekrozun tanısal belirtileri görülür. X ışınlarında bu, nekroz ve impresyon kırığı nedeniyle femur kafasının tek tip koyulaşmasıyla belirlenir.
Tedavi, etkilenen uzuvun fonksiyonel kabiliyetlerini restore etmeyi amaçlar. Kalça ekleminin hareketliliğinin sınırlandırılması, koltuk değneği ve ortopedik cihazların kullanımı gösterilmiştir. Cerrahi müdahale nadiren yapılır ve femur başı kan dolaşımını iyileştirmeyi amaçlar.
Osteochondropathy apophysis
Scheuermann-Mau hastalığı, apofizlerin aseptik bir nekrozudur, yani vertebra gövdelerinin süreçleridir. Hastalığın bu şekli, yoğun büyüme döneminde, yani 11-18 yıl boyunca hastalarda daha sık teşhis edilir. Patolojinin asıl nedeni, intervertebral disklerin gelişmesindeki doğuştan kusurlar, endopaque vertebra plaklarının kuvvetinin ihlalidir. Risk faktörleri endokrin hastalıkları, fonksiyonel aşırı yük ve yaralanmaları içerir. Yani, omur organlarının büyüme bölgesinde ossifikasyon sürecinin ihlali nekroz ve deformasyona yol açar.
Dejeneratif-distrofik süreçler VII, VIII, IX ve X torasik vertebra için tipiktir. Ayrıca lomber-torasik ve lomber de olası bir hasardır. Bir hastalığın belirtileri evresine bağlıdır.
Nekrozun ana belirtileri:
- İlk aşamada, ağrı minimumdur. Omuz kuşağının olası asimetrisi, biraz artmış torasik kifoz, paravertebral asimetri. Patolojik değişiklikler düzeyinde dikenler, ağrıya neden olan palpasyon vardır. Davanın eğimini sınırlamak da mümkündür.
- İkinci aşamada, apofizlerin ossifikasyonunun ortaya çıkması ile karakterize edilir. Uzun yürüyüş ya da oturma sırasında sırtta ağrılar, artmış yorgunluk ve bacakların kas zayıflığı, sırt. Artmış torasik kifoz, deformite. Omur hareket kabiliyeti sınırlı olan radiküler sendromu geliştirir.
- Üçüncü aşama, apofizlerin vertebra gövdesi ile birleşmesidir. Omurga gövdelerinin kifoz ve sfenoid deformitesi, akut ağrı sendromlu omurganın artrozu ile karakterizedir. Sabit kifoz ve lomber lordoz düzeltmeye uygun değildir.
Teşhis, bir dizi enstrümantal ve ayırıcı teknikten oluşur. Çoğu durumda tedavi konservatiftir. Hastalara güçlendirici prosedürler uygulayarak, vitamin alarak, nazikçe çalışıp dinlenmeleri tavsiye edilir. Doğru bir duruş geliştirmek için sert bir yatak seçmelisiniz, ayrıca özel bir korse - duruş düzeltici takmanız da mümkündür.
Terapötik etki yüzme, sırt masajı, fizyoterapidir. Nörolojik komplikasyonlu ciddi kifozda cerrahi girişim yapılır. Zamanında tedavi ile, hastalık olumlu prognoz vardır.
Diz eklemi osteokondropatisi
Bu tip aseptik nekroz en sık çocukluk ve ergenlik hastalarında teşhis edilir. Diz eklemindeki hasarın ana nedeni artan mekanik yük ve yaralanmalardır.
Dejeneratif distrofik süreç, diz bölgesinde, her biri kendi semptomlarına ve lokalizasyonuna sahip olan birkaç patolojiyi içerir:
- Koenig hastalığı - diz ve patello-femoral eklem yüzeyine hasar.
- Osgood-Schlatter hastalığı - tibiyal tüpün nekrozu.
- Sinding-Larsen-Ioganson hastalığı - superior / inferior patella lezyonu.
Hastalığın ilk aşamalarında parlak belirtiler görünmüyor. Şüpheli patoloji, diz egzersizi sırasında artan ağrı sendromu olabilir. Aynı zamanda bir dinlenme durumunda rahatsızlık gider. Nekrozun ilerleyen aşamalarında ağrı kalıcı hale gelir.
Ultrason, MR, sintigrafi, artroskopi ve ayırıcı yöntemler kullanarak hastalığı teşhis eder. Tedavi için hem konservatif hem de cerrahi yöntemler kullanılabilir. İlk durumda, diz üzerindeki yükte bir azalma onu sabitleyerek gösterilir. Operasyon sırasında, kıkırdaklı vücut başka kondroplasti ile çıkarılır.
Hastalığın sonucu evresine ve komplikasyonların varlığına bağlıdır. Tıbbi bakım için zamanında tedavi ile prognoz olumludur. Daha sonraki aşamalarda gonartroz, sıskalık ve diz ekleminin hareket kısıtlaması riski vardır. Etkilenen uzuv tamamen iyileşmesi yaklaşık 1 yıl sürer.
Patella osteochondropathy
Sinding-Larsen-Ioganson hastalığı patella bölgesinde aseptik bir nekrozdur. Çoğu zaman, bu patoloji 10-15 yaş arası hastalarda tespit edilir. Hastalık polyetiolojik anlamına gelir. Dejeneratif işlem, kuadriseps kasının artan fonksiyonuna bağlı olarak kemik dokusunun bir kısmının patelladan kopması ve ayrılması ile ilişkilendirilebilir.
Patolojinin belirtileri:
- Diz ekleminde ağrının artması.
- Etkilenen bölgedeki yumuşak doku şişmesi.
- Quadriceps femoris'in atrofisi / suşu.
Bazı durumlarda, patellanın osteokonddropatisi, tibial tuberozitenin, yani Osgood-Schlatter sendromunun nekrozu arka planında ortaya çıkar.
Teşhis için çeşitli enstrümantal teknikler kullanılmıştır. Radyografide patellanın alt ön kısmı kortikal tabakasının yenilgisi, alt kutbunun parçalanması, periostit ile belirlenir.
Tedavi, konservatif yöntemlerden oluşur. Hastalara eklem boşaltma, fizyoterapi, masaj gösterilir. Hastalık konservatif tedaviye uygun değilse, cerrahi etkilenen kemiğin çıkarılmasıyla gerçekleştirilir.
Klavikula osteochondropathy
Klavikula süngerimsi kemik dokusunun tahribi ve yavaş toparlanması son derece nadirdir. Bu patolojiye Friedrich sendromu denir. En sık ergen hastalarda teşhis edilir. Mikrotravma ile ilişkili çoğu vakada etyoloji.
Hastalığın belirtileri:
- Sternoklaviküler eklemde ağrılı şişlik.
- Ağrı, eforla şiddetlenir.
- Radyografide klavikulağın sternal ucunun kalınlaşması ve fokal aydınlanma ile belirlenir, kemik dokusu parçalanır.
BT, MR, radyografi ile tanı koymak için. Farklılaşmada, hastalık periostit, klavikula osteomiyeliti ve diğer patolojiler ile ilişkilidir. Tedavi muhafazakardır. Ortopedi uzmanı, etkilenen taraftaki üst ekstremiteyi 7-10 gün boyunca sabitler. Ayrıca fizyoterapi ve mineral komplekslerinin alımı da gösterilmiştir. Prognoz olumludur.
Humerusun osteochondropathy
Humerus, üst bacaktaki iskeletin, üstteki omuz bıçağı, ulnar kemik ve altındaki yarıçap kemiğinin bir parçasıdır. Uzun tübüler kemiklere aittir, omuz ve dirsek eklemi oluşumunda rol alır, hareket serbestliği sağlar. Dejeneratif-distrofik süreç, kemik maddesinin nekroz alanlarıyla imha edilmesi ve bunların adipoz doku ile değiştirilmesidir.
Humeryal kafanın hasar görmesi, aseptik nekrozun nedenlerinden biridir. Ayrıca, hastalığın gelişimi bu faktörlerle ilişkilendirilebilir:
- Kemiğe kan tedarikinin ihlali.
- Sıkmak sendromu
- Kaba tıbbi manipülasyonlar.
- Kortikosteroidlerle uzun süreli hormon tedavisi.
- Tromboz ve enflamatuar hastalıklar.
- İmmün yetmezlik durumları.
- Radyasyon veya kemoterapi.
- Dekompresyon durumları.
Humerusun aseptik nekrozu, kemiğin palpasyonu sırasında ve artmış fiziksel eforla ortaya çıkan acı duyularla kendini gösterir. Nekroz ilerledikçe, etkilenen bacağın hareketliliği bozulur, omuz kuşağı atrofisinin kasları kırılır, kemik kırılgan hale gelir.
Teşhis, etkilenen alanın görsel olarak muayenesinden, radyografiden, MRI'dan ve laboratuar testlerinden oluşur. Tıbbi tedavi, fizyoterapi kursu ile. Operasyon sadece ciddi durumlarda gerçekleştirilir. Zamanında tedavi ile, hastalık pozitif bir prognoz vardır.
Tibia osteokondropatisi
Bu patoloji, kan dolaşımının bozulması, yapısı ve kemik iliğinin yağ dejenerasyonu nedeniyle kemik dokusunda ciddi dejeneratif-distrofik bir süreçtir. Hastalık polietiolojiye aittir, ancak nekroz riskini artıran bir çok ana faktör vardır:
- Yaralanmalar ve displazi.
- İlaçların toksik etkileri.
- Osteopeni.
- Osteoporoz.
- Romatoid artrit.
- İskemik kalp hastalığı.
Patolojik durum, diz, bel ve sakrumda verilebilen kalça eklemi ve kasık bölgesindeki ağrılarla kendini gösterir. Hastalık ilerledikçe rahatsızlık kalıcı hale gelir. Hasta topallamaya başlar, etkilenen kol kas atrofisine bağlı hareket kabiliyetini kaybeder.
Tibianın aseptik nekrozunun teşhisi, X-ışını, MRI, BT, yumuşak doku sintigrafisi ile ilgili bir derlemedir. Konservatif tedavi: fizyoterapi, ilaç tedavisi, egzersiz terapisi. Ciddi dejeneratif değişiklikler ile cerrahi mümkündür.
Fibula osteokondropatisi
Fibüler kemik, baldırın boru şeklinde ince ve uzun bir parçasıdır. Tibia kemiğiyle bağlanır, bir gövde ve iki uçtan oluşur. Ayak bileği ekleminin dış sabitleyici işlevini yerine getirir.
Fibulanın dejeneratif distrofik lezyonu sıklıkla pelvik kemiklerin nekrozu zemininde görülür ve bu belirtilerle kendini gösterir: eklem boşluğunun genişletilmesi, epifizlerin yüksekliğinde azalma, kemik ölümü.
Hastalık lezyonun hareketi ve palpasyonu sırasında ağrıya neden olur. Patoloji, döngüsel seyir ile karakterize edilir. Toplam süresi 2 ila 4 yıl sürer. Karmaşık tedavi: ilaçlar, fizyoterapi, egzersiz terapisi, mineral kompleksleri.
Tibial tuberozitenin osteokondropatisi
Osgood-Schlatter hastalığı , çocuklarda sık görülen aseptik nekroz formlarından biridir. Tibial tüp lezyonunun lezyonu, aktif olarak spor yapan 10-18 yaş arası hastalarda teşhis edilir. Hastalık hem tek taraflı hem de her iki uzuvdaki simetrik lezyonlarla olabilir.
Hastalığın ana nedeni sık yaralanmalar ve egzersizin artmasıdır. Dejeneratif distrofik süreç aşağıdaki semptomlarla kendini gösterir:
- Lezyonun şişmesi.
- Ekstremite palpasyonu ve fleksiyonu için lokal hassasiyet.
- Palpasyonda katı bir kemik büyümesi belirlenir.
Erken aşamalarda, rahatsızlık periyodiktir. Ağrının ilerlemesi kalıcı hale geldikçe, yürürken, çömelirken kötüleşir. Ödem nedeniyle bacağın ön proksimal kısmının orta derecede deformasyonu gözlenir. Bu, diz büküldüğünde yandan açıkça görülür. Tuberosity elastik veya yoğun kemik yapısı olabilir.
Tanı konduğunda radyolojik patoloji bulguları göz önünde bulundurulur. Tibial tüpün yapısındaki ve kıvrımlarındaki bir değişiklik gözlenir - aydınlık alanlar karanlık ve yapısal olmayan bir şekilde değişir, bir kenar boşluğu oluşur. Farklılaşma, patellanın tekrarlayan subluksasyonu, kıkırdak dokusu tümörleri, tibial tüpün ayrılabilir kırılması, osteomiyelit ve kızıl ötesi bursit ile gerçekleştirilir.
Tedavi, hastalıklı uzvun diz eklemlerindeki kısıtlayıcı fleksiyon hareketlerinden oluşur. Hastalara reçeteli ağrı kesici, kemik dokusu ve ilaçları güçlendiren vücut verilir. Fizik tedavi rejeneratif süreçleri teşvik etmeyi amaçlamaktadır. Cerrahi girişim son derece nadirdir, çünkü germ bölgesine ve sinostozis gelişimine zarar verme riski vardır. Hastalık 1-1.5 yıl sürer ve kemik yapısının restorasyonu ile sona erer. İleri vakalarda lezyonun deformasyonu mümkündür.
İschiumun osteochondropathy
Pelvik kemiği oluşturan üç parçadan biri iskem kemiğidir. Bu lokalizasyonun aseptik nekrozu Van Nek sendromudur. Hastalık 6-10 yaşlarında, erkeklerde kızlardan daha sık görülür. Patoloji, kalça ve kasıktaki, refleks topallığındaki, ateşindeki ağrılarla kendini gösterir. Bazı durumlarda, sempatiz alanında sınırlı bir ağrı vardır.
Enstrümantal yöntemlerin tanısında kullanılır: radyografi, MRG. Röntgende, tek kemik ya da bilateral nekroz, issial kemik bölgesinde küresel genişleme belirlenir. Dejeneratif süreç, pelvis, kemik tüberkülozu, osteomiyelit tümör lezyonlarıyla farklılaşır. Tedavi ve prognoz, hastalığın ciddiyetine bağlıdır.
Sfenoid Kemiğin Osteochondropathy
Ayağın tarsus kemiklerinin aseptik nekrozu (takozları andıran) Kücher sendromudur. Sfenoid kemiğin hasar görmesi şok, aşırı basınç, ayağın kıvrılması veya bükülmesinden kaynaklanmaktadır. Hastalığın en yaygın nedenlerinden biri, ayağın boyutuna ve genişliğine uymayan yanlış ayakkabının giyilmesidir.
Dejeneratif işlem, yürüyüş sırasında ağırlaştırılan ayaktaki ağrılarla kendini gösterir. Hasta, hastalıklı uzuv üzerine basmamaya çalışarak topallamaya başlar. Teşhisi doğrulamak için radyografi yapılır. Sfenoid kemiğin osteokonddropatisi kırığı ile farklılaşır.
Çoğu durumda tedavi konservatiftir. Hastanın uzuvı, alçı bot ile hareketsiz hale gelir ve kan dolaşımını iyileştirmek için ilaç verilir. Ayrıca kemik dokusunun yenilenmesini uyaran fizyoterapi önerildi.


 [
[